Indice del volumen Volume index
Comité Editorial Editorial Board
Comité Científico Scientific Committee
CARACTERÍSTICAS FARMACOLÓGICAS RELEVANTES DE LOS ANTIPSICÓTICOS: UNA REVISIÓN DE LA LITERATURA.
Ashley Lázaro Chao Cardeso.
Farmacología. Centro Residencial "Bauma". Fundación Privada Atendis.
Barcelona. Espańa.
ashleychao77 @ yahoo.com
Rev Electron Biomed / Electron J Biomed 2016;1:42-50.
Comentario del revisor Prof. Francisco Abad Santos, MD. PhD. Servicio de Farmacología Clínica. Hospital Universitario La Princesa.
Universidad Autónoma de Madrid. Espańae
Comentario de la revisora Dra. María Jesús Coma.
Unidad de Investigación. Hospital Universitario de Burgos. Espańa
RESUMEN
Por la frecuencia de las enfermedades mentales como problema de salud, la importancia del uso de fármacos antipsicóticos en su tratamiento, así como la necesidad de identificar y prevenir algunos de los efectos indeseables que pueden ocasionar estos medicamentos, se decidió realizar una revisión bibliográfica de las características farmacológicas más relevantes de dicho grupo farmacológico. Ello va dirigido a brindar una base de conocimientos a todos los profesionales sanitarios, con el objetivo de mejorar la atención médica en los servicios asistenciales.
PALABRAS CLAVE: Dopamina. Serotonina. Psicosis. Esquizofrenia. Reacciones adversas.
SUMMARY: RELEVANT PHARMACOLOGICAL CHARACTERISTICS OF ANTIPSYCHOTICS: A LITERATURE REVIEW.
Due to the frequency of mental diseases as a health problem, the importance of antipsychotics drugs in its treatment, and to the need to identify and prevent some of the undesirable effects wich may result; it was decided to make a literature review of the greater relevant pharmacological characteristics such drugs. This is aimed at providing a knowledge base for all healthcare professionals in order to improve medical care in the health services.
KEY WORDS: Antipsychotics. Dopamine. Serotonin. Psychosis. Schizophrenia. Adverse reactions.
INTRODUCCIÓN
La historia ha sido testigo, al ofrecer esclarecedoras evidencias sobre la alta prevalencia de los trastornos neuropsiquiátricos en todo el mundo. En este sentido, ha quedado demostrado, que una de cada cuatro personas padece alguna enfermedad mental a lo largo de su vida; generando importantes afectaciones en la salud y elevados costos al sector sanitario1-2.
Las psicosis son de los síndromes psiquiátricos más graves. En su fisiopatología, están involucradas alteraciones de diversas vías neuroquímicas. Una hipótesis aun aceptada, se fundamenta en la existencia de un desequilibrio dopaminérgico a nivel de los sistemas mesolímbico y mesocortical, lo cual es causante, en gran medida, de la sintomatología que experimentan los pacientes3.
Se ha propuesto que la hiperactividad dopaminérgica en estructuras mesolímbicas es responsable de los síntomas positivos de la enfermedad. Estos se caracterizan por: presencia de ideas delirantes, alucinaciones, lenguaje y comportamiento desorganizados. Además se ha constatado que la hipofunción de sistemas dopaminérgicos y glutamatérgicos en la vía mesocortical acentúa la sintomatología negativa (disminución de la expresividad emocional, embotamiento afectivo, aislamiento social). Los dańos cognitivos (alteraciones de la memoria, la atención y el aprendizaje) son de los más discapacitantes, y resistentes al tratamiento4-5.
También se ha implicado a la serotonina o 5- hidroxitriptamina (5- HT) en la etiopatogenia de las alteraciones psicóticas. Dicho neurotransmisor, ejerce una función moduladora sobre las vías dopaminérgicas. Algunos antipsicóticos, como se verá más adelante, además de bloquear a los receptores dopaminérgicos, en ocasiones se comporten como antagonistas o agonistas parciales de los serotoninérgicos y esto constituye un avance en cuanto a farmacoterapia se refiere6-8.
El tratamiento debe realizarse de forma individualizada, ofreciendo un correcto abordaje farmacológico así como eficaces intervenciones psicoterapéuticas y psicosociales. Hoy día, los antipsicóticos continúan siendo fármacos de primera línea en la terapéutica de estos trastornos. Mejoran sustancialmente los síntomas de los pacientes y reducen el número de hospitalizaciones y recaídas9-10.
Desde el punto de vista práctico, se identifican dos grupos de antipsicóticos, los más antiguos, considerados por muchos autores como típicos, clásicos o convencionales, y otros que fueron comercializados posteriormente denominados antipsicóticos atípicos o de segunda generación10.
La prescripción y el consumo de antipsicóticos, en particular, los de segunda generación, se ha incrementado notablemente en la población general. En el ańo 2008, fueron el grupo farmacológico más vendido en Estados Unidos y de los que mayor gasto generaron al mercado espańol16. Diversas agencias reguladoras sugieren que estos fármacos están siendo utilizados en indicaciones no aprobadas y su uso irracional constituye una fuente de preocupación a nivel internacional11.
Por todas estas razones, la presente revisión pudiera ser de utilidad a todos los profesionales sanitarios. Ello va dirigido a brindar una base de conocimientos sobre estos fármacos para promover su uso racional y mejorar la calidad de la atención en los servicios asistenciales.
Características farmacológicas generales.
Los antipsicóticos, constituyen un grupo heterogéneo de psicofármacos eficaces en el tratamiento de diversas afecciones psíquicas, tales como la esquizofrenia, el desorden bipolar, agitación psicomotriz, demencia, trastornos de la conducta y el comportamiento, alucinosis alcohólica, entre otras. Algunos de ellos, ofrecen utilidad como coadyuvantes en la terapéutica del dolor severo y en la terapia del vómito y el hipo refractarios12.
Poseen acción antipsicótica, la cual puede tardar varias semanas en aparecer y consolidarse. Mejoran alteraciones del pensamiento, la percepción, afectivas y conductuales. Como consecuencia de su efecto tranquilizante, pueden producir síndrome neuroléptico, observándose quietud emocional, retraso psicomotor e indiferencia afectiva en algunos pacientes12-14.
Además presentan acción sedante y ansiolítica al inicio del tratamiento, y con el transcurso de días se desarrolla tolerancia. Este hecho, sobreańadido a sus reacciones colaterales a nivel autonómico y neurológico, limita el uso de los mismos en la ansiedad14-15.
Mecanismo de acción y farmacocinética.
Se comportan como antagonistas de receptores dopaminérgicos, de los cuales, se han identificado cinco subtipos (D1, D2, D3, D4 y D5). Estos se encuentran acoplados a proteína G y distribuidos ampliamente en el organismo, tanto en la periferia como en diversas estructuras del Sistema Nervioso Central (SNC), entre las cuales se destacan: área mesolímbica, zona quimiorreceptora o del disparo emético bulbar, hipófisis anterior y ganglios basales15-17.
Por lo general, presentan mayor afinidad por los receptores D2, lo cual puede variar según el compuesto y la dosis empleada. Además bloquean a los serotoninérgicos, alfa adrenérgicos, muscarínicos e histaminérgicos H1, pudiendo ocasionar efectos vegetativos importantes a diferentes niveles15-17.
Su absorción es variable por vía oral. La biodisponibilidad de los preparados inyectables, se incrementa de cuatro a diez veces durante su administración intramuscular. Lo anterior le confiere a esta vía utilidad en las emergencias psiquiátricas y estados agudos 16-17.
Por su alta liposolubilidad, atraviesan con facilidad membranas biológicas, pasan a circulación fetal, leche materna y tienden a acumularse en tejidos de rica irrigación como el cerebro y el pulmón. Durante el metabolismo, sufren reacciones de oxidación y conjugación a nivel hepático. Los metabolitos obtenidos se excretan principalmente por la orina y en menor proporción a través de la bilis17.
Potencian la acción de otros depresores del SNC: alcohol, ansiolíticos, opioides, antihistamínicos, anestésicos. Los antiácidos pueden retrasar su absorción gastrointestinal y la asociación con fármacos anticolinérgicos favorece la aparición de taquiarritmias y confusión mental 16 - 18.
En la (tabla 1) se muestra la clasificación química de estos agentes. Otro criterio empleado los agrupa como antipsicóticos de alta y de baja potencia. Los primeros poseen gran afinidad por receptores dopaminérgicos, y mayor tendencia a producir efectos extrapiramidales. Dentro de este grupo se encuentran: haloperidol, trifluoperazina, flufenazina. Los de baja potencia (clorpromazina, clozapina, periciazina) producen más sedación e hipotensión ortostática. Esta última, es una reacción común a los antipsicóticos, dosis - dependiente y secundaria al bloqueo de receptores alfa1 adrenérgicos que median la vasoconstricción14-17.
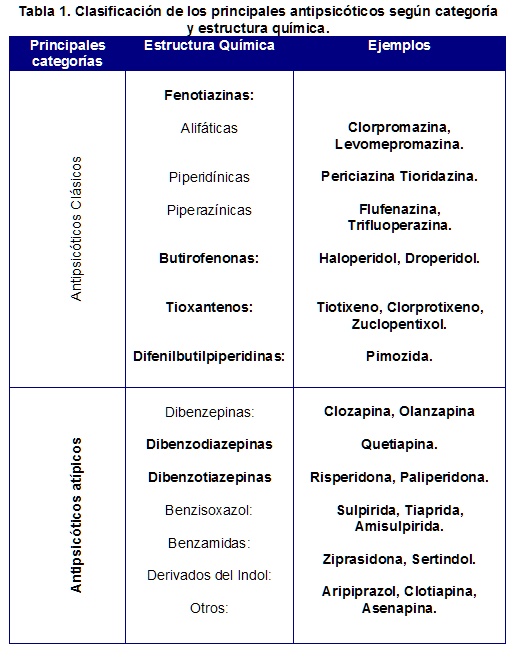
Reacciones adversas y toxicidad.
Son fármacos seguros, con un alto índice terapéutico. Muchas de las reacciones adversas (RA), constituyen una extensión de sus acciones farmacológicas14-16. Como consecuencia de su efecto anticolinérgico, pueden ocasionar estreńimiento, sequedad bucal, retención urinaria, taquicardia y visión borrosa. Paradójicamente son capaces de producir ansiedad intensa e inquietud. Cefalea, mareos y somnolencia diurna son considerados efectos indeseables frecuentes16-17.
Algunos de ellos, en especial los de baja potencia, disminuyen el umbral convulsivo e inducen descargas neuronales y convulsiones. Por este motivo, deben usarse con precaución en pacientes que tengan antecedentes de epilepsia o algún factor predisponerte 17 - 19.
Las reacciones de hipersensibilidad resultan ocasionales y raras. Se han descrito algunas leves y moderadas como prurito, urticaria, exantemas, fotosensibilidad. En casos más graves se ha observado la aparición de ictericia colestásica, en particular con clorpromazina. La frecuencia de aparición es inferior al 0.5%. Aparece en las cuatro primeras semanas de tratamiento y suele tener un curso benigno16,19.
Entre las RA neurológicas más importantes, se encuentran los efectos extrapiramidales (tabla 2). El parkinsonismo, acatisia y las distonías agudas aparecen en los primeros días o semanas de iniciar el tratamiento antipsicótico y se deben al bloqueo de receptores D2 en interneuronas estriatales colinérgicas de los ganglios basales (vía nigroestriatal). En la mayoría de los casos desaparecen con disminución de la dosis y/o administración de fármacos anticolinérgicos19-20.
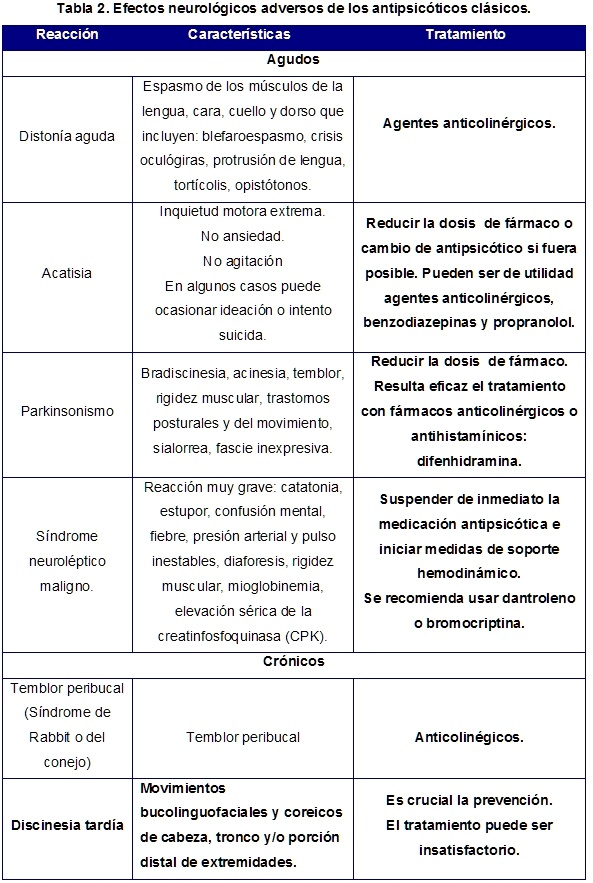
La discinesia tardía está asociada a tratamientos prolongados con antipsicóticos clásicos (meses o ańos). Tiene una incidencia del 3-5%. Es un cuadro, discapacitante, a menudo irreversible y que puede afectar a cualquier parte del cuerpo, pero se observa especialmente en la región orofacial19. Se asocia con hipersensibilidad e incremento de receptores D2 en la vía nigroestriatal y aumento de la liberación de catecolaminas y glutamato a este nivel, lo cual provoca neurodegeneración citotóxica21-22.
El tratamiento de la discinesia tardía es muy difícil, el paciente puede empeorar al reducir la dosis, suspender la medicación o al ańadir fármacos anticolinérgicos. Está indicada la sustitución del antipsicótico por clozapina, pero, el mejor método es prevenir su aparición, lo cual se puede conseguir utilizando la dosis mínima eficaz para el control de la enfermedad psicótica21-22.
Una RA infrecuente y grave es el síndrome neuroléptico maligno. Suele aparecer tras el empleo de dosis muy elevadas de antipsicóticos potentes. La mortalidad es elevada (10%). Su tratamiento requiere suspender la medicación antipsicótica y atención médica inmediata17, 23.
La hiperprolactinemia, ginecomastia y galactorrea son consecuentes al bloqueo de receptores D2 en células lactotrofas de la adenohipófisis (vía tuberoinfundibular). Ocasionalmente causan amenorrea y disfunción sexual, pues reducen la secreción de gonadotropinas, estrógenos y progestágenos17.
Características diferenciales de los antipsicóticos.
Los antipsicóticos atípicos, a diferencia de los clásicos, se unen menos a los receptores dopaminérgicos de las vías nigroestriada y tuberoinfundibular que a los mesolímbicos, por lo cual, no presentan una incidencia tan elevada de efectos extrapiramidales e incrementan poco o nada los niveles de prolactina. Poseen mayor afinidad por receptores serotoninérgicos, en especial los 5 HT2, lo cual contribuye favorablemente a su eficacia clínica24-25.
Algunos de estos fármacos (aripiprazol, clozapina, ziprazidona), se comportan como agonistas parciales de receptores 5 HT1a. Su activación parece incrementar la liberación de dopamina en algunas regiones de la corteza prefrontal que recibe abundante inervación del área mesocortical. Esta combinación del antagonismo D2 con el agonismo 5 HT1a podría dar lugar a un incremento de la eficacia antipsicótica17,24.
En situaciones particularmente resistentes se puede recurrir a la Clozapina, antipsicótico de amplio espectro (elevada afinidad por receptores D4 y serotoninérgicos). Una RA poco frecuente, grave, de causa alérgica y que puede aparecer al inicio del tratamiento con este medicamento es la agranulocitosis (el 80% de los casos ocurren en los tres primeros meses). Dicho efecto indeseable es de difícil previsión y reversible al suspender la medicación, por lo que se recomienda hacer controles hematológicos estrictos durante los dos primeros ańos en pacientes que estén expuestos al fármaco24-25.
En los últimos ańos, se ha promocionado el uso de los atípicos, por ser mejor tolerados y presentar las ventajas antes mencionadas. Sin embargo, no se debe olvidar que tienen un coste mayor y pueden ocasionar otros efectos indeseables. Dentro de estos se describen: aumento de peso, hiperglucemia, hipertrigliceridemia, diabetes, síndrome metabólico, riesgo de arritmias graves y accidente cerebrovascular26-27.
Se han publicado algunos estudios que muestran aumento de la mortalidad relacionada con el empleo de antipsicóticos clásicos y atípicos en pacientes ancianos con demencia, en particular cuando se utilizan a dosis elevadas durante períodos prolongados, describiéndose alteraciones del ritmo cardiaco (prolongación de los intervalos Q -T y P - R, depresión del segmento ST), trastornos isquémicos cerebrales y muerte súbita; razones que obligaron a retirar la tioridazina del mercado en muchos países28-32.
A pesar de los riesgos descritos, el balance beneficio/riesgo de los antipsicóticos continúa siendo positivo, siempre y cuando se empleen en las condiciones de uso autorizadas. Se recomienda comenzar el tratamiento con dosis bajas e incrementarlas gradualmente (tabla 3), hasta alcanzar las mínimas eficaces, sin exceder las máximas establecidas. Se debe realizar electrocardiograma periódicamente, evaluar con regularidad frecuencia cardiaca, tensión arterial, así como medir temperatura y peso corporal para prevenir futuras complicaciones19, 33-34.
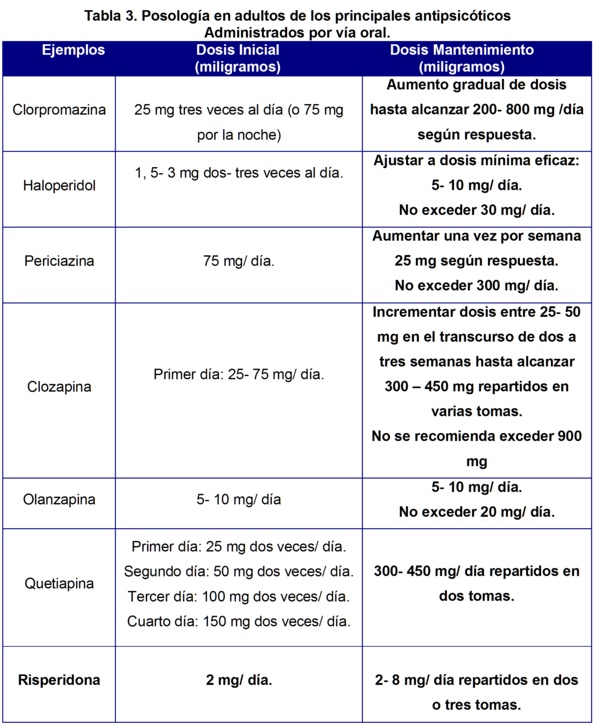
CONCLUSIONES.
Los beneficios que aportan los antipsicóticos en terapéutica están exentos de toda duda. La eficacia clínica y efectos indeseables que pueden ocasionar varían según las características de cada fármaco y la tolerabilidad del paciente.
Los antipsicóticos atípicos, a dosis habituales, tienen menos propensión de producir reacciones extrapiramidales si se comparan con los convencionales y aumentan poco o nada los niveles de prolactina. Sin embargo, hay que tener presente, que la evidencia científica disponible no demuestra del todo su superioridad. Además de tener mayor coste, pueden ocasionar alteraciones cardiometabólicas importantes.
Los criterios de eficacia/seguridad/conveniencia/costo son herramientas imprescindibles para realizar una selección correcta del antipsicótico en la práctica clínica habitual.
REFERENCIAS
- 1.- Organización Mundial de la Salud (OMS). Mental Health: racing the challenges, building Solutions. Geneva: OMS; 2005.
2.- Díaz F, Betancourt JM, Peńate W. Prevalencia de los trastornos mentales en la isla de Tenerife. Rev. Asoc. Esp. Neuropsiq. Abr- Jun 2004; 90: 21-39.
3.- Saiz J, de la Vega D, Sanchez P. Bases neurobiológicas de la esquizofrenia. Rev. Clínica y Salud 2010; 21 (3). Disponible en: http://scielo.isciii.es/scielo.php?pid=S1130-52742010000300004&script=sci_arttext
4.- Fernández Manchón E. Receptores farmacológicos. EN: Morón - Levy F. N ed. Farmacología General. Ed La Habana: ECIMED, 2002; p. 55- 99.
5.- García JA, Meana JJ. Transmisión catecolaminérgica. Fármaco agonistas catecolaminérgicos. En: Flórez J. 6Ş ed. Farmacología Humana. Ed Elsevier- Masson. 2014; p. 243-265.
6.- Manzano JM, Manzano R, Lorenzo A, Santos J, Ortiz T. Papel de la neurotransmisión glutamatérgica en la esquizofrenia. Rev. Hosp. Psiquiátrico de la Habana 2010; 7 (3). Disponible en: http://www.revistahph.sld.cu/hph0310/hph14310.html
7.- Díaz A, Pazos A. Mediadores celulares. Histamina y 5- hidroxitriptamina. En: Flórez J. 6Ş ed. Farmacología Humana. Ed Elsevier- Masson. 2014; p. 305-321.
8.- Borroto Regalado R. Mediadores químicos. EN: Morón - Levy F. N ed. Farmacología General. Ed La Habana: ECIMED. 2002; p. 147-164.
9.- Darba J, Minoves A, Rojo E, Jimenez F, Rejas J. Eficacia de los antipsicóticos de segunda generación en el tratamiento de los síntomas negativos de esquizofrenia: un metanálisis de ensayos clínicos aleatorizados. Rev. Psiq y Salud Mental. Julio - Sept 2011; 4 (3). Disponible en: http://www.elsevier.es/es-revista-revista-psiquiatria-salud-mental-286-articulo-eficacia-los-antipsicoticos-segunda-generacion-S188898911100053X
10.- Baldessarini R. Fármacos y tratamiento para trastornos psiquiátricos: Psicosis y ansiedad. En: Goodman & Gilman. 10a ed. Las bases farmacológicas de la terapéutica. Ed. Mcgraw - Hill interaméricana. 2006; p. 423-457.
11.- Instituto Catalán de Farmacología. Uso creciente de antipsicóticos, a pesar de los riesgos graves. e - Butlletí Groc. 2010. Disponible en: http://w3.icf.uab.es/notibg/item/908
12.- Pol Yanguas E. Antipsicóticos para la esquizofrenia: paradigma de los medicamentos psiquiátricos. Salud colectiva. 2015; 11(1): 115-128.
13.- Álvarez E, Almenar C. Antipsicóticos en neurología: farmacología, indicaciones y utilización clínica. En: Zarrans J. Neurofarmacología contemporánea. Barcelona. Ed. Elsevier; 2011: 43-69.
14.- Jordán J, Albizanda P, Galindo MF, Florez J. Farmacología de las demencias y las conductas anormales. En: Flórez J. 6Ş ed. Farmacología Humana. Ed Elsevier- Masson. 2014. p. 568-576.
15.- Yodú Ferral N. Psicofármacos. EN: Morón F. N ed. Farmacología Clínica. Ed La Habana: ECIMED. 2008. p. 17-50.
16.- Yodú Ferral N. Psicofármacos. En: Vergel- Tasé- Groning. N ed. Farmacología en el Proceso de Atención de Enfermería. Ed La Habana: ECIMED, 2009. p. 356-375.
17.- Martinez C, Flórez J. Fármacos antipsicóticos y neurolépticos. En: Flórez J. 6Ş ed. Farmacología Humana. Ed Elsevier- Masson, 2014. p. 519-532.
18.- Jiménez M, Aguilar V, Pol V, Mata G, Crespo S, et al. Seguimiento de las recomendaciones sobre psicofarmacología y su repercusión conductual en la discapacidad intelectual. Rev. Esp. Neuropsiq. Julio - Sept. 2013; 33 (119): 479-495.
19.- Chao A, Jiménez G, Alfonso I, Ávila J. Caracterización de reacciones adversas por antipsicóticos clásicos en ancianos. Cuba 2003- 2008. Rev. Hosp. Psiquiátrico de la Habana 2010; 7 (2). Disponible en: http://www.revistahph.sld.cu/hph0210/hph01210.html
20.- Pazos A, Pascual J. Farmacología de los movimientos anormales. Fármacos antiespásticos. En: Flórez J. 6Ş ed. Farmacología Humana. Ed Elsevier- Masson. 2014; p. 502- 517.
21.- Gurutz Linazasoro. C. Trastornos de la marcha inducidos por fármacos. En: Lopez LJ- Gurutz. C. N ed. Parkinson y discinesias: abordaje diagnóstico y tratamiento. Ed Médica Panamericana. 2011; p: 153-168.
22.- Venegas P, Millán ME, Miranda M. Disquinesia tardía. Rev. Chil. Neuropsiq. Abril 2003; 41(2). Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0717-92272003000200007
23.- Leucht S, Cipriani A, Spineli L, Mavridis D, Orey D, Richter F, et al. Comparative efficacy and tolerability of 15 antipsychotic drugs in schizophrenia: a multiple-treatments meta-analysis. Lancet. 2013;382(9896): 951-962.
24.- Servicio Vasco de Salud. Antipsicóticos atípicos: żpresentan ventajas? Boletín de información terapéutica de la comarca. 2003; 2 (6). Disponible en: http://www.euskadi.net/sanidad
25.- Moreno Izco L. Tratamiento antipsicótico ante el fracaso de primera línea: żSubir dosis, cambio de fármaco, asociar antipsicóticos? Boletín de Información Terapéutica de Navarra. 2012; 20 (5). Disponible en: http://www.navarra.es
26.- Instituto Catalán de Farmacología. Perfil de toxicidad de los antipsicóticos atípicos. Bulletí Groc. 2002; 15 (1). Disponible en: http://www.icf.uab.es
27.- Cortés B. Síndrome metabólico y antipsicóticos de segunda generación. Rev. Esp. Neuropsiq. 2011; 31 (2): 303-320. Disponible en: http://scielo.isciii.es/pdf/neuropsiq/v31n2/09.pdf
28.- Bobes J, Arango C. Cardiovascular and metabolic risk in old patients with schizophrenia treated with antipsychotics: Results of the clamors study. Schizophrenia Research. 2007; 90 (1): 162-173.
29.- Combination and high-dose atypical antipsychotic therapy in patients with schizophrenia: systematic review. Technol Overv. 2012; 2(3).
30.- Kuehn BM. Questionable antipsychotic prescribing remains common, despite serious risk. JAMA 2010; 303: 1582-1584.
31.- Celaya MC, Martines J. Medicamentos y prolongación del intervalo QT. Boletín de Información terapéutica de Navarra. Enero - Marzo 2013; 21 (1): 1-8
32.- Hwang YJ, Dixon SN, Reiss JP, Wald R, Parikh CR, Gandhi S, et al. Atypical antipsychotic drugs and the risk for acute kidney injury and other adverse outcomes in older adults: a population-based cohort study. Ann Intern Med. 2014; 161:242-248.
33.- Agencia espańola de Medicamentos y Productos Sanitarios. Notas informativas sobre comunicación de riesgos para profesionales sanitarios: Antipsicóticos clásicos y aumento de la mortalidad en pacientes ancianos con demencia. Disponible en: http://www.aemps.gob.es/informa/notasInformativas/medicamentosUsoHumano/seguridad/2008/NI_2008-19_antipsicoticos.htm
34.- FDA public health advisory: deaths with antipsychotics in elderly patients with behavioral disturbances. Nov- 2005. Disponible en: http://www.fda.gov/cder/drog/advisory/antipsichotics.htm
CORRESPONDENCIA:
Ashley Lázaro Chao Cardeso.
Graduado en Enfermería. Profesor y Especialista en Farmacología.
Centro Residencial "Bauma".
Fundación Privada Atendis.
Avenida Can Roqueta, 1E.
08202. Barcelona. Espańa.
Email: ashleychao77 @ yahoo.com
Comentario del revisor Prof. Francisco Abad Santos, MD. PhD. Servicio de Farmacología Clínica. Hospital Universitario La Princesa.
Universidad Autónoma de Madrid. Espańa
Los antipsicóticos son un grupo farmacológico ampliamente utilizado en nuestros días, pero con frecuencia producen efectos adversos.
En este artículo se revisan brevemente las principales características farmacológicas, prestando especial atención a la seguridad y a los aspectos diferenciales entre los fármacos que componen este grupo.
Comentario de la revisora Dra. María Jesús Coma. Unidad de Investigación. Hospital Universitario de Burgos. Espańa
En la utilización de medicamentos, la palabra eficiencia expresa la relación entre los recursos invertidos y los resultados para la salud que se obtienen y es un criterio primordial para la selección del medicamentos especialmente en un ámbito como el actual en el cual disponemos de recursos económicos limitados con una demanda creciente.
Como el autor indica, los criterios de eficacia, seguridad, y coste/beneficio son herramientas imprescindibles para realizar una selección correcta del antipsicótico en la práctica clínica
