Indice del volumen Volume index
Comité Editorial Editorial Board
Comité Científico Scientific Committee
ESTUDIO VASCULAR DE LA VELLOSIDAD PLACENTARIA EN PACIENTES CON GANANCIA EXCESIVA DE PESO DURANTE LA GESTACIÓN
Pablo E. Hernández-Rojas1,2,3, Ivannelys Antequera MD1,
Jhonatan Hermoso MD1, Josmar Ruiz MD1,
Olivar Castejón MD4, María Infranco MD1.
1Facultad de Ciencias de la Salud, Universidad de Carabobo, Valencia, Edo. Carabobo. 2 Departamento Clínico Integral de La Victoria, Facultad de Ciencias de la Salud - Sede Aragua, Universidad de Carabobo. La Victoria, Edo. Aragua.
3 Unidad de Investigación en Perinatología Hospital Prince Lara, Departamento Clínico Integral de La Costa, Facultad de Ciencias de la Salud, Universidad de Carabobo. Puerto Cabello, Edo. Carabobo.
4 Unidad de Investigación en Patología Placentaria, CIADANA, Facultad de Ciencias de la Salud - Sede Aragua, Universidad de Carabobo, Maracay, Edo. Aragua. Venezuela
pabloehr @ gmail.com
Rev Electron Biomed / Electron J Biomed 2016;3:9-21
Comentario del revisor Prof. Sandro Bustamante, M.Sc. Programa de Farmacología Molecular y Clínica. ICBM – Facultad de Medicina. Universidad de Chile. Santiago. Chile.
Comentario de la revisora Dra. María Jesús Coma MD, PhD. Especilista en Histopatología. Unidad de Investigación. Hospital Universitario de Burgos. Espańa
RESUMEN
Objetivos: Describir a la vellosidad placentaria en pacientes con ganancia de peso gestacional exagerado.
Materiales y Métodos: estudio transversal que incluyó a 30 pacientes de cualquier edad, 14 expuestas, y 16 no expuestas a aumentos exagerados de peso gestacional, de las que se tomaron muestras de sus placentas obteniendo 150 láminas posterior tinción H&E observadas al microscopio óptico, identificando medidas de las vellosidades coriales.
Resultados: se evidencian vasos en las vellosidades coriales de pacientes expuestas con un promedio en grosor total de 173 µm, luz 167,9 µm y pared 5,05 µm, a su vez en las no expuestas se obtuvieron promedios de grosor total 69,3 µm, luz 67 µm y pared 2,5 µm, Con OR comparativo para la luz 2,31 pared 8,06 y grosor 0,43 en las vellosidades coriales en ambos grupos.
Conclusiones: la ganancia de peso gestacional exagerado produce en un grosor aumentado de la vasculatura de la pared vellositaria, lo que produce fenómenos adaptativos de la microvasculatura. Recomendamos nuevas líneas de investigación para evaluar, la existencia que relacionen cambios anatómicos, funcionales y aparición de patologías tanto en el feto como en la madre ante aumentos de peso gestacional exagerado. Además de dieta balanceada a las gestantes para una adecuada salud materno fetal.
PALABRAS CLAVE: Vellosidad Placentaria. Ganancia de Peso Gestacional Exagerado.
SUMMARY: VASCULAR STUDY OF PLACENTAL VILLI IN PATIENTS WITH EXCESSIVE GESTATIONAL WEIGHT GAIN
Objective: To describe the study of vascular placental villi in patients with excessive gestational weight gain.
Materials and methods: transversal study, which included 30 patients of any age, exposed 14 and 16 not exposed, which placental vessels were processed by methods of histotechnology, obtaining 150 sheets back staining hematoxylin-eosin observed optical microscope, identifying measures of the vascular villus sampling.
Results: vessels in villi are evident in patients with an average in total 173 µm thickness, light wall and 167,9 µm 5.05 µm, at the same time in the non-exposed were averages of total thickness 69.3 µm, wall and light 67 µm 2.5 µm, With comparative OR for vessel lumen 2.31 wall thickness 8.06 and total thickness 0.43 in the villus sampling in both groups.
Conclusions: gestational weight gain exaggerated >16 Kg, produced in the exposed group a thickness increased wall villous, what produces vasodilation of the capillaries as a compensatory response in addition to areas of microinfarctions. There are vascular changes when maternal weight increases excessively with some adaptive phenomena of the microvasculature. We recommend new lines of research to access the existence of such changes such as anatomical, functional and appearance of pathologies in the fetus and mother with exaggerated gestational weight gain.
KEY WORDS: Placental villus. Excessive gestational weight gain
INTRODUCCIÓN
La placenta cumple funciones de transporte y metabolismo, así como protectoras y endocrinas; siendo además la proveedora principal de oxígeno, agua, carbohidratos, aminoácidos, lípidos, vitaminas, minerales y nutrientes necesarios para que el feto se desarrolle de una manera adecuada; además que alberga lo necesario para la evolución y manutención de un embarazo normal, y de existir una falla en dichas funciones será el desencadenante de patologías1.
La capacidad de transferencia de la placenta depende de su tamańo, morfología, circulación sanguínea y abundancia de transportadores. Por otra parte también influye sobre la tasa de crecimiento fetal con su capacidad para sintetizar hormonas y metabolizar nutrientes2.
En la primera mitad de la gestación, esta utiliza la mitad del oxígeno y la glucosa que recibe de la circulación materna para su propio crecimiento y metabolismo, mientras que en la segunda mitad del embarazo transfiere la mayor parte de los nutrientes al feto3.
El intercambio de sustancias entre el feto y la madre, es imprescindible para el normal desarrollo del embarazo, que se realiza a través de la barrera placentaria, la cual se encarga de separar la sangre materna y fetal, regula la transferencia de sustancias que la atraviesan. Una de las funciones principales de la placenta es la de transferir oxígeno y una gran variedad de principios desde la madre al feto, y viceversa, transportar el anhídrido carbónico y otros productos del metabolismo desde el feto a la madre4.
En el siglo pasado, muchos se han dado respuesta por parte de los profesionales de la salud a la pregunta "żcuánto peso debo ganar mientras estoy embarazada?". En 1900, la respuesta era a menudo sólo 6-9 kg. Entre 1970 y 1990 la directriz para la ganancia de peso durante el embarazo fue mayor, 9-11 kg5.
En las gestantes con ganancia de peso exagerado se introducen cambios en el metabolismo de los lípidos que promueven la acumulación en la madre de los depósitos de grasa llegando a aumentar la grasa de depósito precoz hasta el doble al final del embarazo6. Actualmente una ganancia adecuada de peso está normatizada por el Institute of Medicine (IOM) norteamericano, quienes sugieren una ganancia máxima que depende del índice de masa corporal pregestacional discriminando si la paciente tiene un bajo peso, normo peso, sobrepeso u obesidad. En ningún caso la mujer debe tener una ganancia ponderal total mayor de 16 kg, por lo que nosotros tomamos dicho valor como referencia para definir a nuestra población expuesta a aumentos excesivos de peso5.
En el embarazo normal, los cambios en el metabolismo hepático y adiposo alteran las concentraciones circulantes de triglicéridos, ácidos grasos, colesterol y los fosfolípidos. Además, al inicio de la gestación se potencia la lipogénesis a partir de la glucosa, una ruta metabólica sensible a la insulina, por lo que la hiperinsulinemia al inicio de la gestación podría contribuir al aumento de los depósitos grasos maternos7.
Se han evaluado las consecuencias de la ganancia de peso materno, concluyendo que una ganancia de peso menor a la recomendada se asociaba a recién nacidos de bajo peso, mientras que la ganancia excesiva se asociaba con recién nacidos de mayor peso al nacer, crecimiento fetal acelerado y mayor retención de peso postparto. En este trabajo, los autores utilizaron los certificados de nacimiento de más de 500.000 mujeres para evaluar la relación entre la ganancia de peso materno y el peso del recién nacido, encontrando correlación positiva entre aumento durante el embarazo y el peso del recién nacido, así como correlación intrasujeto al aparear los pesos de distintos embarazos de la misma madre. Como conclusión, determinaron que el aumento de peso materno durante el embarazo se correlaciona con el aumento de peso del recién nacido, independientemente de la influencia de factores genéticos8.
Otro estudio concluye que el aumento excesivo de peso durante el embarazo ha sido asociado a complicaciones maternas y fetales con posibles repercusiones a largo plazo, demostrando que el índice de masa corporal aumentado influyó sobre el peso del recién nacido, así como también modificaciones en la antropometría neonatal de aquellos nińos cuyas madres ganaron más peso de lo aconsejado por la norma9.
Múltiples estudios poblacionales y experimentales han evidenciado un riesgo dos a tres veces mayor de presentar complicaciones maternas y perinatales en las embarazadas con sobrepeso y obesidad en comparación a las mujeres con estado nutricional normal. Dado que el período gestacional es considerado una etapa crítica para el desarrollo del individuo, las alteraciones metabólicas identificadas a nivel de nutrientes, hormonas y mediadores inflamatorios podrían explicar muchos de los resultados adversos descritos a mediano y largo plazo en los hijos de madres con exceso de peso durante el embarazo10.
El objetivo de esta investigación en describir las características de las estructuras vasculares de la vellosidad placentaria bajo visión por microscopía óptica cuando una embarazada aumenta excesivamente su peso, según los criterios definidos por el Institute of Medicine. No encontramos artículos que reporten las características de las vellosidades coriales en mujeres con la condición de aumentos exagerados de peso durante la gestación, y por esto buscamos describir los cambios vasculares en dichas pacientes.
MATERIALES Y METODOS
Se realizó un estudio con diseńo transversal en pacientes atendidas en el Servicio de Obstetricia del Hospital José María Benítez de La Victoria, Estado Aragua, Venezuela entre los meses comprendidos entre marzo y agosto del 2016, previa evaluación del peso de las gestantes durante su gestación a través de la tarjeta de control prenatal, la cual lleva un registro del peso mensual en cada embarazada. Estas placentas fueron obtenidas posterior al alumbramiento y conservadas en formol al 10% para su estudio.
Los participantes en el estudio se dividieron en dos grupos: Expuestos (con ganancia de peso excesivo) y no expuestos (con ganancia de peso normal), con gestaciones a término (mayores de 37+0 semanas, las cuales seleccionamos según los siguientes criterios: Pacientes con ganancia excesiva de peso a mujeres que concluyeron su embarazo con un aumento mayor o igual a los 16 kg, en embarazos con fetos únicos, con registro de control prenatal, excluyendo a pacientes con hipertensión arterial crónica o gestacional, diabetes mellitus gestacional o pregestacional, enfermedades endocrinas, inmunológicas y pacientes con obesidad o desnutrición.
Las placentas de las participantes seleccionadas fueron protegidas bajo soporte y consideraciones bioéticas, y a las pacientes se les informó de manera escrita obteniendo su consentimiento firmado, tal como indica la Ley sobre Donación y Trasplante de Órganos, Tejidos y Células en Seres Humanos11 y siguiendo los postulados del Protocolo de Helsinki en bioética en investigaciones en humanos12.
Posterior al alumbramiento se colocaron las placentas en un envase plástico estéril con formaldehido bufferado al 10%, para posteriormente realizar cinco cortes en los cuadrantes marginales y uno en el centro de la cara materna para un total de cinco piezas por cada placenta. De cada pieza se obtuvo un corte para un total de cinco láminas que se colorearon con la tinción de H&E, para un total de 150 láminas de 30 placentas, 14 expuestas y 16 no expuestas. Dichas láminas fueron observadas usando microscopía óptica. El análisis de los detalles citológicos los realizó el Director de la Unidad de Investigación en Patología Placentaria, Dr. Olivar Castejón, experto en el área. Los datos recolectados en el estudio se analizaron mediante los programas estadísticos de libre acceso PAST13 y EPIDATA 3.114.
RESULTADOS.
En la tabla 1 se observa una comparación en micras de las medidas obtenidas al medir la luz vascular, el grosor de la pared y el espesor del vaso capilar arterial en su conjunto (grosor) en las pacientes no expuestas a ganancia exagerada de peso. En promedio, el grosor vascular es de 69.3 micras, la luz 67 micras y la pared 2.5 micras. Se obtiene la visión detallada de las medidas en cada individuo.
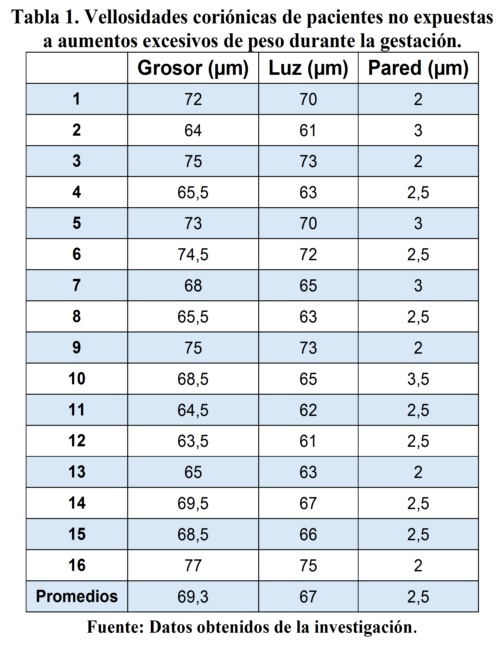
En la tabla 2 vemos la misma comparación, pero en pacientes que tuvieron la exposición al aumento excesivo de peso durante la gestación, donde también se observó el grosor, la luz y la pared del vaso vellositario obteniendo como promedios 173 micras para el grosor vascular, la luz en 167.9 micras y la pared vascular arterial de 5.05 micras.
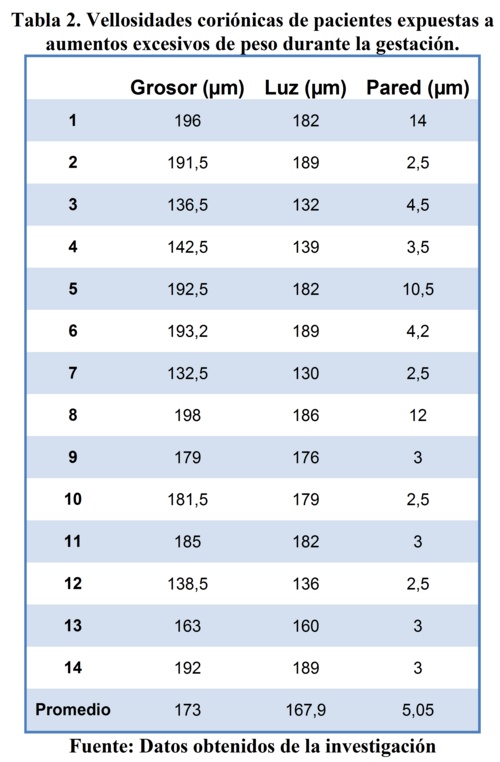
En la tabla 3 comparamos las medias de pared, luz y grosor en micras de las pacientes expuestas y no expuestas. Se observa en la población estudiada que en el grupo de las expuestas las medidas de dichas estructuras es mayor, con comparación estadísticamente significativa para todas las medidas. En esta tabla se evidencia que los vasos arteriales de las placentas de la población expuesta al aumento exagerado de peso tienen pared más gruesa, con una luz vascular más amplia y con un grosor del total del vaso mayor que en el grupo no expuesto. Incluso la luz vascular es 2.5 veces más amplia en los vasos vellositarios de las pacientes expuestas.
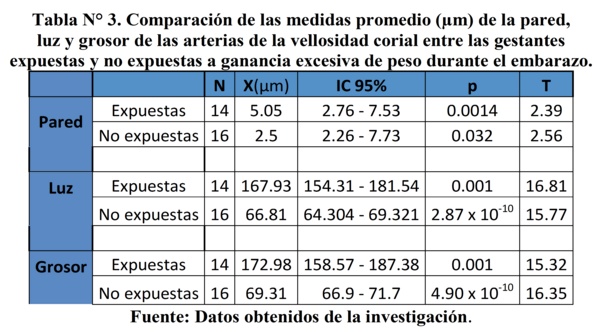
En la tabla 4 se describen los resultados luego de ubicar a los individuos en tablas de contingencia de 2 x 2 para conocer el riesgo que tienen de presentar la situación mórbida del cambio en la arquitectura vascular ante aumentos excesivos de peso durante el embarazo. Solamente el espesor de la pared resultó con un OR de 8.06, con valor estadísticamente significativo (p< 0.05). Los demás valores, aunque resultaron con ORs incrementados en sus cálculos, no fueron estadísticamente significativos con intervalos de confianza que sugieren sesgo por azar.
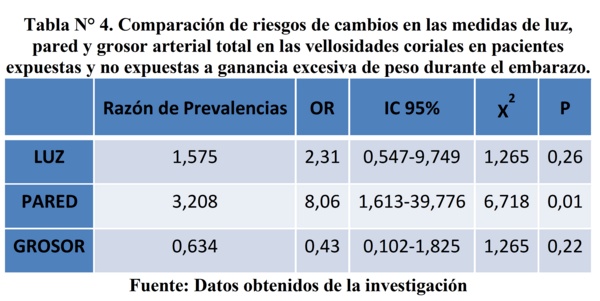
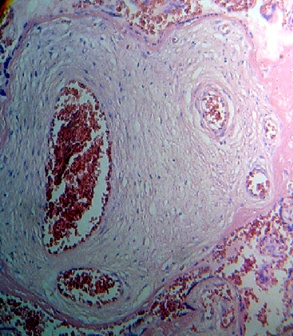
Figura 1.- Dilatación luminal con engrosamiento de la pared vascular
en las arterias de la vellosidad corial de las pacientes expuestas a
aumentos excesivos de peso durante la gestación. Tinción H&E 100X.
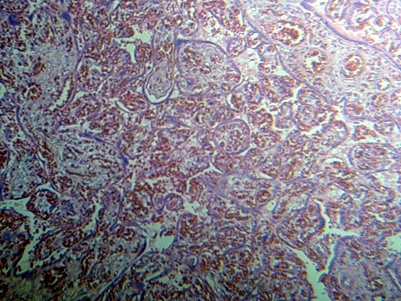
Figura 2.- Infartos placentarios en las pacientes expuestas a
aumentos excesivos de peso durante la gestación. Tinción H&E 100X
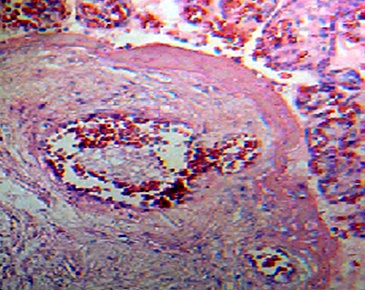
Figura 3.- Micro aneurisma en vaso de la vellosidad corial de
pacientes sometidas a aumentos exagerados de peso durante el embarazo. Tinción H&E 100X.
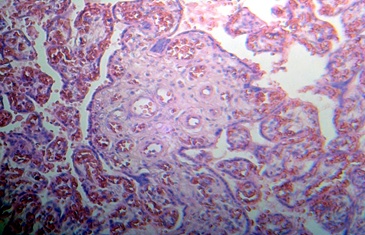
Figura 4.- Corangiosis en vaso de la vellosidad corial de
pacientes sometidas a aumentos exagerados de peso durante el embarazo. Tinción H&E 100X.
DISCUSION
Al identificar cambios en el calibre de la luz y grosor vascular de la vellosidad corial, logramos evidenciar una mayor dilatación de las mismas (Figura 1), así como una ausencia de vellosidades coriales en zonas amplias de las áreas observadas en el grupo expuesto a aumentos excesivos de peso sugestivos a zonas de infarto (Figura 2), lo cual indica que si las pacientes embarazadas cursan con una alimentación inadecuada que les permita una ganancia ponderal mayor a 16 kg se podría iniciar un proceso fisiopatológico que comienza con el engrosamiento de la pared vascular y se continúa con una vasodilatación compensatoria. Esto podría explicar ambos hallazgos de pared y luz vascular aumentados en pacientes expuestas.
Dicho proceso sugiere que un aumento exagerado de peso produciría un aumento en la matriz extracelular de la pared vascular, con posterior dificultad para el transporte de sustancias a través de la membrana placentaria. La placenta compensaría este déficit liberando factores vaso activos que producirían una vasodilatación compensatoria y así regular el intercambio, principalmente gaseoso. Harían falta investigaciones que evidencien estas hipótesis.
A pesar que los antecedentes encontrados hablan de una sobre nutrición fetal en aumentos exagerados de peso, pensamos que el aumento del tamańo fetal estaría influido por otros factores y no solo nutricionales, por cuanto al verse afectada la vasculatura placentaria, se pone en evidencia la dificultad del paso a través de la misma. El factor hormonal debe influir fuertemente en el crecimiento fetal, como respuesta al hiperinsulinismo de estos fetos.
Como causante del grosor aumentado de la pared vascular vellositaria se observa un aumento en la matriz extracelular que puede dificultar los mecanismos de transporte de sustancias a través de la membrana placentaria.
CONCLUSION
La ganancia de peso gestacional exagerado >16 Kg, produce en estas pacientes un grosor aumentado de la pared de los vasos vellositarios y una vasodilatación de la luz de los capilares como respuesta compensatoria, además de aneurismas (Figura Nş 3) y áreas de microinfartos vellositarios.
Hay respuesta vascular ante los aumentos de peso gestacional exagerados con fenómenos adaptativos de la microvasculatura, causando así corangiosis (Figura Nş 4) y dańos degenerativos en la capa endotelial y media. No se observó acumulación de depósitos lípidos que tuvieran relación significativa en microscopía óptica.
Como recomendación se debe hacer énfasis a toda gestante en cumplir con una dieta balanceada que le permita obtener una ganancia de peso gestacional dentro de límites normales con el fin de obtener una adecuada salud materno fetal.
Invitamos además a nuevas investigaciones para confirmar los problemas que puedan aparecer derivados de un déficit del intercambio gaseoso en fetos durante su desarrollo, que se relacionen con cambios anatómicos, funcionales y aparición de patologías tanto en el feto como en la madre ante aumentos de peso exagerado, tanto a corto como a largo plazo.
REFERENCIAS
1. Rodríguez-Cortez YM, Mendieta-Zerón H. La placenta como órgano endocrino compartido y su acción en el embarazo normoevolutivo. Revista de Medicina e Investigación. 2014; 2(1): p. 28-34.
2. San Román MA. Aumento de peso durante el embarazo Cantabria: Universidad de Cantabria; 2013.
3. Cetin I, Cardellicchio M. Fisiología del Embarazo: Interacción materno infantil. Perspectiva general de la interacción nutricional materno infantil. Ann Nestlé. 2010; 68: p. 7-16.
4. Huarte M, De la Cal C, Mozo de Rosales F. Adaptaciones maternas al embarazo Madrid: Sociedad Espańola de Ginecología y Obstetricia; 2007.
5. Rassmussen Y. Commitee to reexamine IOM pregnancy guidelines. Weight gain during pregnancy, reexamining the guidelines Washington, D.C.; 2009.
6. Rajasingam D, Seed PT, Briley AL, Sheenan H, Poston L. A prospective study of pregnancy outcome and biomarkers of oxidative stress in mulltiparous obese women. Am J Obstet Gynecol. 2009; 200(4): p. 395-399.
7. Carnero J. Influencia del sobrepeso y la obesidad en la transferencia placentaria de ácidos grasos en gestantes con diabetes gestacional. Murcia:; 2013.
8. Giménez ML, Izbizky G. El aumento de peso durante el embarazo se correlaciona con el peso del recién nacido. Evidencia Actualización en la práctica ambulatoria. 2011; 14(2): p. 47.
9. Leal M, Giancomin L, Pacheco L. Pre gestation body mass index and maternal weight gain, its relationship with the newborn weight. Acta Médica Costarricence. 2008 Julio; 50(3): p. 165.
10. Vohr B, Poggi Davis E, Wanke CA, Krebs N. Neurodevelopment: The Impact of Nutrition and Inflammation During Preconception and Pregnancy in Low-Resource Settings. Pediatrics. 2017 Apr; 139(s1): p. s38-s51.
11. artínez-Nadal S, Demestre X, Raspall F, Vila C, Alvarez J, Sala P. Valoración clínica del estado nutricional fetal al nacer mediante el Clinical Assessment of Nutritional Status score. An Pediatr. 2016; 84(4): p. 218-223.
12. Farías M, Oyarzún E. Obesidad en el embarazo: razones para volver a preocuparse de la nutrición materna. Medwave. 2012; 12(7).
13. Bermeo S, Cubillos H, Ostos J. Transplantes de órganos perspectiva histórica y alternativas futuras. Revista Facultad de Salud-RFS. 2015; 1(2): p. 63-71.
14. World Medical Association. Declaration of Helsinki. Ethical principles for medical research involving human subjects. Jahrbuch für Wissenschaft Und Ethik. 2009; 14(1): p. 233-238.
CORRESPONDENCIA:
Pablo E. Hernández-Rojas, Pablo E.
Centro Clínico La Fontana.
Unidad de Medicina Materno Fetal,
La Victoria, Edo.
02121 Aragua.
Venezuela
Mail:pabloehr @ gmail.com
Comentario del revisor Prof. Sandro Bustamante, M.Sc. Programa de Farmacología Molecular y Clínica. ICBM – Facultad de Medicina. Universidad de Chile. Santiago. Chile.
La obesidad materna influye tanto sobre la placenta como en el feto, a menudo resultando en un mayor sobrepeso y tamańo para la edad de desarrollo gestacional1.
Se ha demostrado que la capacidad de transporte a través de la placenta aumenta en modelos animales de obesidad materna y está fuertemente asociada al peso de nacimiento en humanos, proporcionando una visión mecanicista sobre el crecimiento fetal acelerado en obesidad materna2.
A la fecha, no se han descrito procesos de ramificación angiogénica placentaria en la obesidad materna3, fenómeno que podría contribuir a reducir el flujo de sangre palcentario y al intercambio en la circulación materno-fetal en los embarazos complicados por la obesidad.
El artículo de Hernández Rojas y colaboradores demuestra por primera vez las modificaciones morfológicas de los vasos de las vellosidades placentarias en madres con ganancia excesiva de peso durante el embarazo, permitiendo especular que, ante el mayor engrosamiento observado en la matriz, la placenta liberaría factores vaso activos que producirían una vasodilatación compensatoria y regular de este modo el déficit en el intercambio de nutrientes y gases. Los hallazgos del presente trabajo permiten abrir nuevas líneas de investigación en esta área.
REFERENCIAS:
-
1.- Stang J & Huffman LG. Position of the academy of nutrition and dietetics: obesity, reproduction, and pregnancy outcomes. Journal of the Academy of Nutrition and Dietetics, 116: 677-691. 2016.
2.- Lager S, Ramirez VI, Gaccioli F, Jang B, Jansson T, Powell TL. Protein expression of fatty acid transporter-2 is polarized to the trophoblast basal plasma membrane and increased in placentas from overweight/obese women. Placenta, 40: 60-66. 2016.
3.- Dubova EA, Pavlov KA, Borovkova EI, Bayramova MA, Makarov IO, Shchegolev AI. Vascular endothelial growth factor and its receptors in the placenta of pregnant women with obesity. Bulletin of Experimental Biology and Medicine, 151: 253-258. 2011.
Comentario de la revisora Dra. María Jesús Coma MD, PhD. Especilista en Histopatología. Unidad de Investigación. Hospital Universitario de Burgos. Espańa
La histopatología placentaria está escasamente desarrollada. Los estudios anatomopatológicos de la placenta no son frecuentes, porque generalmente su examen microscópico no se realiza de manera rutinaria en nuestros hospitales.
Trabajos como éste, riguroso y bien documentado, rellenan esta laguna y enriquecen el conocimiento de un órgano vital para el desarrollo humano en sus fases embrionaria y fetal.
