Indice del volumen Volume index
Comité Editorial Editorial Board
Comité Científico Scientific Committee
- Determinar la prevalencia de insomnio en las instituciones estudiadas.
- Describir si el insomnio es más frecuente en hombres o en mujeres.
- Determinar el rango de edad en el que se presenta el insomnio en estas instituciones.
- Describir las comorbilidades presentes en ambas instituciones en pacientes con insomnio.
- Mencionar las posibles causas del insomnio de acuerdo a la información obtenida.
- Comparar los cambios en la calidad de sueńo de los pacientes.
- Describir la calidad de vida de los pacientes después de aplicar las medidas no farmacológicas.
- Describir la incidencia de insomnio en ambos grupos.
- Pacientes mayores de 60 ańos institucionalizados.
- Con diagnóstico de Insomnio.
- Pacientes que ya presentan tratamiento farmacológico mayor a 3 meses.
- Pacientes con deterioro cognitivo moderado-severo.
- Pacientes que se externasen más de 5 días.
INSOMNIO EN EL PACIENTE ADULTO MAYOR
Evelyn Lissette Valdez Espinoza
Geriatría y Medicina Laboral. Hospital Británico de Buenos Aires
Argentina
draevelynvaldez @ gmail.com
Rev Electron Biomed / Electron J Biomed 2017;3:9-31
Comentario del revisor Dr. José R Jauregui MD. PhD. Presidente de la Sociedad Argentina de Gerontología y Geriatría. Director de la Carrera Universitaria de Geriatría. Universidad de Buenos Aires, Profesor de Geriatría Universidad Nacional de La Matanza (UNLaM). Argentina.
Comentario de la revisota Dra. Laura Pezzano Pegorer MD. Coordinadora del Comité de Bioética del Hospital Italiano de Buenos Aires. Argentina. Docente Instituto Universitario del Hospital Italiano de Buenos Aires. Argentina
RESUMEN:
El insomnio es una patología caracterizada por la incapacidad de obtener calidad y cantidad de sueńo necesaria para un funcionamiento eficiente durante el día. Este se presenta en el 4% de la población general y del 12% al 40% de los adultos mayores de 65 ańos.
El uso de medicamentos para tratar el insomnio incrementa el riesgo de caídas en el anciano provocando fracturas y otras lesiones, provocando un deterioro funcional en el adulto mayor. Se decidió investigar si la implementación de las medidas no farmacológicas en los adultos mayores institucionalizados con insomnio, hallando que las mismas ayudan a mejorar esta patología.
Conclusión: Las medidas higiénicas del sueńo paracieran ser de utilidad para combatir el insomnio en los ancianos institucionalizados
PALABRAS CLAVE: Insomnio. Ancianos. Sueńo
Key words:
SUMMARY:
Insomnia is a disorder characterized by the inability to obtain quality and quantity of sleep necessary for an efficient operation during the day. This occurs in 4% of the general population and 12% to 40% of adults over 65 years.
The use of medications to treat insomnia increases the risk of falls in the elderly causing fractures and other injuries, causing functional impairment in the elderly. It was decided to investigate whether the implementation of non-pharmacological measures in institutionalized older adults with insomnia, finding that they help to improve this condition.
Conclusion: The hygienic measures of sleep seem to be useful against insomnia in institutionalized elderly.
KEY WORDS: Insomnia. Elderly. Sleep
INTRODUCCIÓN
El insomnio es una patología caracterizada por la incapacidad de obtener calidad y cantidad de sueńo necesaria para un funcionamiento eficiente durante el día. Este se presenta en el 4% de la población general y del 12% al 40% de los adultos mayores de 65 ańos, convirtiéndose en una de las principales consultas en geriatría. Como ocurre con otros síndromes geriátricos, la etiología del insomnio en el anciano es multifactorial. Las personas de edad avanzada presentan problemas de insomnio relacionadas con la dificultad de ajustar su vida a nuevos cambios como su jubilación, cambio de domicilio, pérdidas de familiares, enfermedades físicas, entre otras1-5.
Las causas que con más frecuencia originan insomnio son las irregularidades en los horarios, acostarse demasiado temprano, trabajo o actividades con excesiva estimulación mental realizadas por la noche, ingesta de bebidas como café, té, o de sustancias estimulantes cerca de la hora de acostarse, presencia de ruidos, calor o fríos excesivos, conocidas como mala higiene del sueńo5-10.
El uso de medicamentos para tratar el insomnio incrementa el riesgo de caídas en el anciano provocando fracturas y otras lesiones, provocando un deterioro funcional en el adulto mayor11-19.
El anciano con insomnio crónico no tratado, por un lado gasta más recursos del sistema de salud y por otro lado crea una mayor carga de trabajo del cuidador por el incremento del riesgo de accidentes y de dependencia 1,20.
Se decidió entonces estudiar el problema del insomnio en los adultos mayores institucionalizados en establecimientos geriátricos.
OBJETIVO GENERAL
El objetivo general de la presente investigación fue determinar si la implementación de las medidas no farmacológicas en los adultos mayores institucionalizados diagnosticados con insomnio ayuda a mejorar esta patología y a la vez garantiza una calidad de vida adecuada, y que al aplicarlas en los pacientes sin insomnio, este retrasa su aparición en la institución.
OBJETIVOS ESPECÍFICOS
MATERIAL Y MÉTODOS
Se realizó un estudio longitudinal, prospectivo, analítico y experimental en base la investigación de la población de adultos mayores de 60 ańos de dos instituciones geriátricas de características similares, donde se analizaron los resultados de la aplicación de las medidas no farmacológicas para el tratamiento del insomnio en una de las instituciones por un período de 4 meses entre Agosto a Noviembre del 2016 comparando los resultados con los de otra institución no intervenida.
Para el presente estudio se seleccionó la población de 2 Geriátricos de la Ciudad de Buenos Aires, Caseros y Granny´s House: cada uno cuenta con una población total de 66 y 56 pacientes respectivamente, de los cuales se presentan 41 y 35 pacientes con diagnóstico de insomnio, además de 19 y 16 pacientes sin Insomnio en cada institución (descartando según los criterios de exclusión propuestos a 6 y 5 pacientes respectivamente en cada institución). Teniendo una población de estudio total de 111 pacientes. Cabe destacar que los sujetos de estudio se caracterizaban por ser funcionalmente activos, gracias al trabajo interdisciplinario que se realiza en cada institución.
Criterios de inclusión
Criterios de exclusión
Variables estudiadas y su definición
- Edad: Lapso de tiempo transcurrido desde el nacimiento hasta el instante o el período en el que se realiza el registro de los datos. Se clasificó la población en cuatro grupos: 60-69 ańos, 70-79 ańos, 80-89 ańos y mayor e igual de 90 ańos.
Sexo: Condición orgánica que diferencia hombres de mujeres en el adulto mayor. Clasificación de la población en dos grupos: femenino y masculino.
Insomnio : Predominante insatisfacción por la cantidad o calidad del sueńo asociada a la dificultad para iniciar o mantener el sueńo, o despertar pronto por la mańana con incapacidad para volver a dormir durante al menos tres meses (DSM-V).
Calidad de sueńo: Conjunto de propiedades del sueńo que generan una percepción adecuada o no del mismo. En este trabajo se la medirá con el Cuestionario de Calidad de Sueńo de Pittsburgh.
Calidad de vida : Percepción que un individuo tiene de su lugar en la existencia, con el contexto de la cultura y del sistema de valores en los que vive y en relación con sus objetivos, expectativas, normas e inquietudes (OMS 1994). En este caso se toman puntajes arrojados por los ocho dominios del instrumento SF-36, los cuales van de 0 a 100, siendo este último indicador de mejor Calidad de Vida (CV).
INSTRUMENTOS DE MEDICIÓN (ANEXO) 21-29.
- Anamnesis
Cuestionario de Calidad de sueńo de Pittsburgh (PSQI)
Cuestionario de Calidad de vida SF-36
TRATAMIENTO NO FARMACOLÓGICO APLICADO: MHS
-
1. Mantener un horario fijo para levantarse y acostarse incluidos los fines de semana (7 AM - 10 PM)
2. Evitar siestas en el día, sólo permitir una después de almorzar, de duración inferior a 30 minutos.
3. Evitar el consumo de cafeína después de la 4 PM y de líquidos abundantes antes de acostarse.
4. Ambiente agradable al momento de dormir: silencioso, oscuro y con temperatura adecuada.
5. Evitar ingestas alimentarias significativas después de las 8 PM.
6. Mayor exposición a luz entre las 8 - 10 AM (adecuar la luminosidad diurna).
7. Mayores actividades físicas y de entretenimiento diurnas (clases de yoga, ejercicios aeróbicos, pintura y dibujos de mandalas, juegos de ajedrez y cartas).
8. Adecuación horarios de limpieza y cambio de pańales nocturnos, evitar después de las 10 PM.
Una vez determinada la población de estudio independientemente del tipo de insomnio y sus comorbilidades, se realizó una primera evaluación de los pacientes mediante una Anamnesis para recopilar la información inicial.
Posteriormente se aplicó en forma de entrevista personal, el Cuestionario de Calidad de sueńo de Pittsburgh (PSQI) para determinar con más profundidad las características del sueńo de cada paciente y luego el Cuestionario de Calidad de vida SF-36 para analizar su percepción sobre la misma. Al mismo tiempo se explicó a cada paciente las Medidas de Higiene del sueńo que se iban a tomar, las cuáles no iban a intervenir con su medicación habitual, sino con sus hábitos diarios.
Esto se llevó a cabo en ambos instituciones de forma inicial tanto a pacientes con trastorno del sueńo, como a los que no presentaban alteraciones. Se capacitó al personal de la institución a intervenir, sobre los beneficios de las medidas y en qué consistían las mismas. Además las mismas fueron adjuntadas en la carpeta de cada paciente y en carteleras a la vista del personal y los pacientes.
Después se aplicó en el Geriátrico Caseros, el tratamiento no farmacológico (MHS ya descritas anteriormente), como coadyuvante al tratamiento ya instaurado en pacientes con Insomnio y también en aquellos sin la patología para poder determinar si estas medidas tienen algún efecto preventivo en la aparición del insomnio.
Se realizó un seguimiento de los pacientes por 4 meses y se analizó el resultado de la aplicación de estas medidas mediante una nueva valoración con el Índice de Calidad de sueńo de Pittsburgh y el Índice de Calidad de vida SF-36, comparados con los de la Institución Granny´s House que no fue intervenida.
Para el estudio se contó con la colaboración del director médico de ambos geriátricos y del personal de enfermería, auxiliares, terapistas y distintos ayudantes en las actividades diurnas, además del apoyo de los pacientes y familiares.
Análisis de la información:
Para el análisis de la información se utilizó el programa informático Excel de Microsoft Office versión 2010. Para la obtención de los resultados, se utilizó una estadística descriptiva y se representó la información en Porcentajes, Media y Desviación Estándar.
Los datos que se exponen en tablas y gráficos, se obtuvieron a través de la ejecución de la Anamnesis, el Cuestionario de Pittsburgh y el Cuestionario SF-36, agrupados en base a las variables que consideran cada uno.
La presentación y el análisis de los resultados obtenidos se lo realizó en varias fases, así: primero se realizó el análisis inicial de todos los cuestionarios que entran en este estudio comparando ambos institutos geriátricos, segundo se realizó el análisis final después del tiempo de estudio que fue de 4 meses de igual forma en las dos instituciones, en tercer lugar se compararon los cambios en el Geriátrico intervenido (Caseros) al inicio y al final del estudio y por último se analizaron las diferencias entre los grupos sin Insomnio al final de la intervención. Para simplificar la presentación de la información se denominó Geriátrico A a la institución intervenida (Caseros) y Geriátrico B al grupo de control (Granny´s House).
En cuanto al PSQI la puntuación total dará una sumatoria con un máximo de 21, presentando originalmente un punto de corte de 5 para catalogar a los sujetos entre buenos dormidores (menor o igual a 5) y malos dormidores (mayor a 5). Para fines de una mejor compresión de la situación del insomnio se adoptó la subclasificiación presente en el estudio de Luna-Solis y col 29, en donde una puntuación menor de 5, se denomina Sin problemas de sueńo, entre 5 a 7 como Merece atención médica, entre 8 y 14 como Merece atención y tratamiento médico y cuando la puntuación es de 15 o más, se trata de un problema de sueńo grave. Por tanto, a mayor puntuación menor calidad de sueńo.
Para el Cuestionario SF-36 las puntuaciones van de 0 a 100 y se interpretan como el peor o mejor estado de salud, respectivamente; en las puntuaciones 50 10 la población de referencia tiene una media de 50 con una desviación estándar de 10, por lo que valores superiores o inferiores a 50 indican un mejor o peor estado de salud, respectivamente, que la población de referencia.
Aspectos éticos
El manejo de la información fue exclusivamente para motivos de la investigación, no se divulgaron los datos personales, se contó con un documento de consentimiento informado donde el adulto mayor manifestó por escrito su deseo de participar o no en la investigación. Los participantes en el estudio pudieron retirarse del mismo en cualquier momento de la investigación sin que esto repercuta en su atención de salud.
RESULTADOS
Una vez aplicados los cuestionarios descritos como son la Anamnesis y los Cuestionarios PSQI y el SF-36, en el Geriátrico A (Caseros - grupo intervenido) y en Geriátrico B (Granny´s House - grupo de control), a una muestra total de 111 pacientes que participaron en la presente investigación, se obtuvieron los siguientes resultados:
1. DATOS OBTENIDOS DE LA ANAMNESIS
PREVALENCIA DEL INSOMNIO
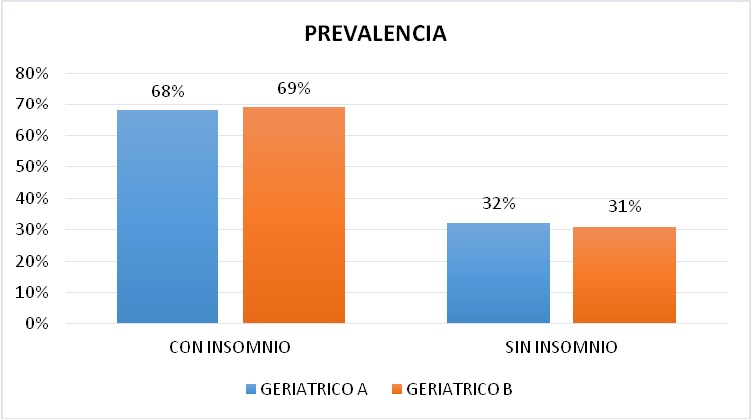
El Geriátrico A que es el grupo intervenido, contó con una población de 60 pacientes de los cuales presentaban insomnio el 68% (n = 41) y el 32% (n = 19) no presentaban dicha patología, determinando así que existe una alta presencia de insomnio en esta institución (Figura 1).
En el grupo de control del Geriátrico B, que contaba con una población de estudio de 51 pacientes, se encontró que el 69% (n = 35) presentaban insomnio, mientras que el 31% (n = 16) no presentaban el problema. Estos valores se asemejan a los de la institución anterior y demuestran también su alta prevalencia (Figura 1).
DISTRIBUCIÓN POR SEXO
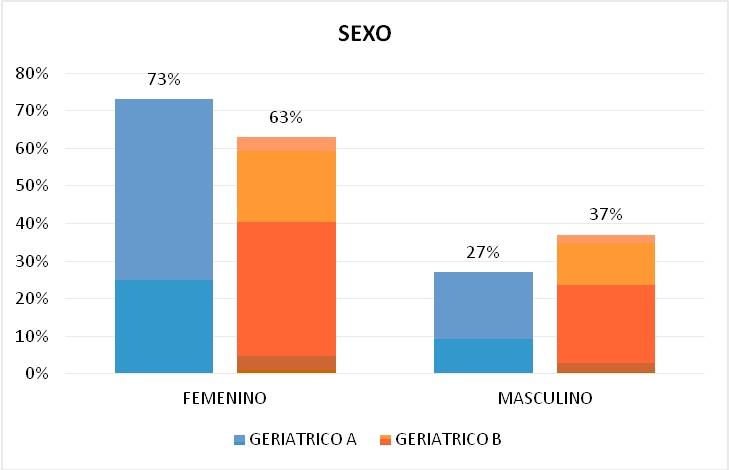
En la distribución de los pacientes por Sexo se observó Insomnio en mujeres en un 73% (n=30) y en un 63% (n=22) en cada institución respectivamente, mientras que el 27% (n=11) y el 37% (n=13) son hombres respectivamente. Determinando así una mayor presencia de insomnio en el sexo femenino (Figura 2).
DISTRIBUCIÓN POR EDAD
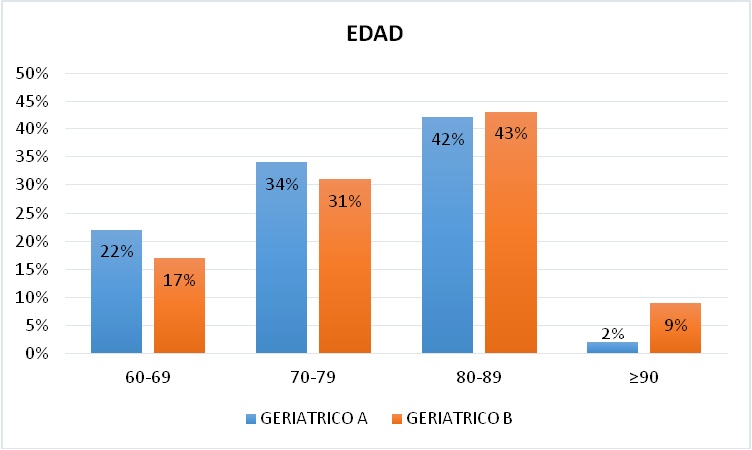
En cuanto a los grupos etáreos se encontró que presentaron Insomnio en un 22% (n=9) y en un 17% (n=6) entre 60 - 69 ańos, en un 34% (n=14) y un 31% (n=11) entre 70 -79 ańos, en un 42% (n= 17) y un 43% (n=15) entre 80 - 89 ańos y en un 2% (n=1) y un 9% (n=3) en > 90 ańos en cada institución (Figura 3).
FRECUENCIA DE COMORBILIDADES
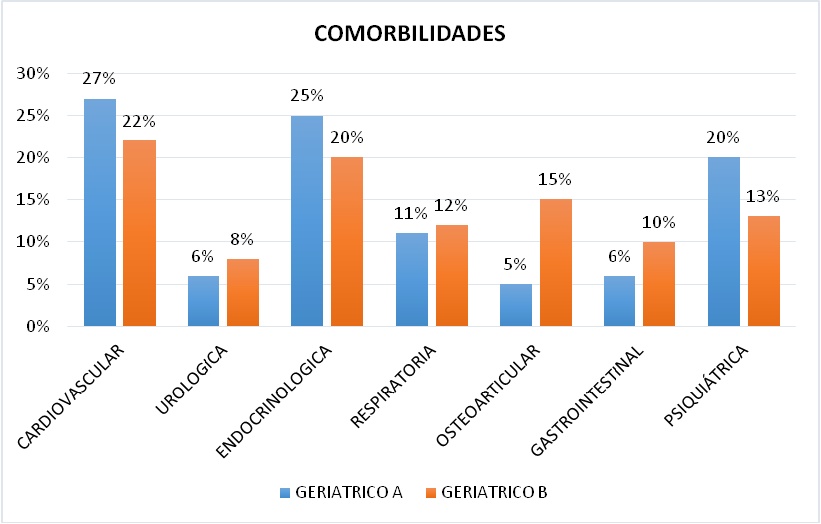
Con respecto a las comorbilidades presentes se observó que en el Geriátrico A ocupa el primer lugar las patologías cardiovasculares con un 27%, en segundo lugar las patologías endocrinológicas con un 25%, en tercer lugar las psiquiátricas con un 20%, en cuarto lugar las respiratorias con un 11%, en quinto lugar las urológicas y gastrointestinales con un 6% y en sexto lugar las patologías osteoarticulares con un 5% (Figura 4).
En el Geriátrico B se documentó que las patologías cardiovasculares ocupan el primer lugar con un 22%, en segundo lugar las endocrinológicas con un 20%, en tercer lugar las osteoarticulares con un 15%, en cuarto lugar las psiquiátricas con un 13%, en quinto lugar las patologías respiratorias con un 12%, en sexto lugar las gastrointestinales con un 10% y en séptimo lugar las patologías urológicas con un 8% (Figura 4).
POSIBLE CAUSA DEL INSOMNIO
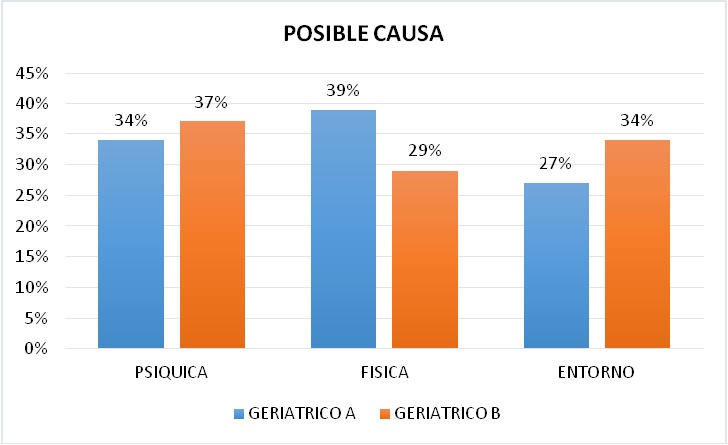
En cuanto a la posible causa del Insomnio como opinión de los pacientes se plantearon 3 opciones: causa psíquica con un 34% (n=14) y 37% (n=13), causa física con un 39% (n=16) y 29% (n=10) y el entorno con un 27% (n=11) y 34% (n=12) respectivamente. Se determinó entonces que para el Geriátrico A la causa más probable del insomnio fue de tipo Física y en el Geriátrico B de tipo Psíquica, según la opinión de los pacientes (Figura 5).
2.- DATOS OBTENIDOS DEL CUESTIONARIO DE CALIDAD DE SUEŃO DE PITTSBURG EN LA ETAPA INICIAL DEL ESTUDIO EN AMBOS GRUPOS CON INSOMNIO.
CALIDAD SUBJETIVA DEL SUEŃO
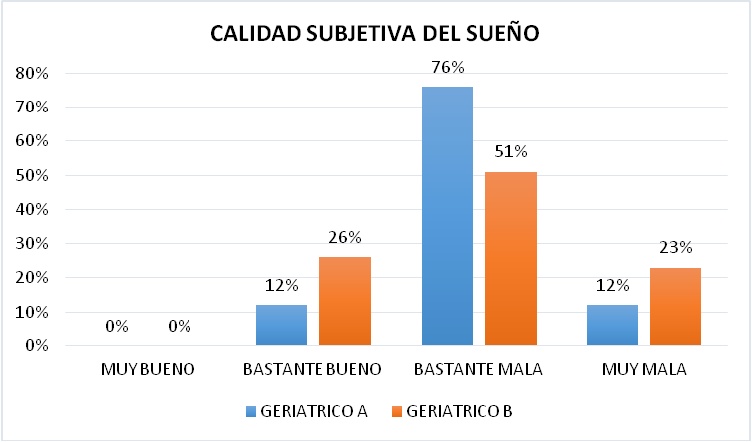
En cuanto a la calidad subjetiva del sueńo, referida a cómo valoran en conjunto el sueńo los pacientes, se encontró que el 76% y el 51% en cada Geriátrico lo consideran bastante malo, en el Geriátrico A se iguala al 12% los que lo consideran bastante bueno y muy malo, a diferencia del Geriátrico B en el que el 26% lo considera bastante bueno y el 23% muy malo. Nadie en los grupos consideró su sueńo muy bueno. De esta forma vemos entonces que la categoría que predominó fue de aquellos que consideraron su Calidad Subjetiva de Sueńo como Bastante Mala (Figura 6).
LATENCIA DEL SUEŃO
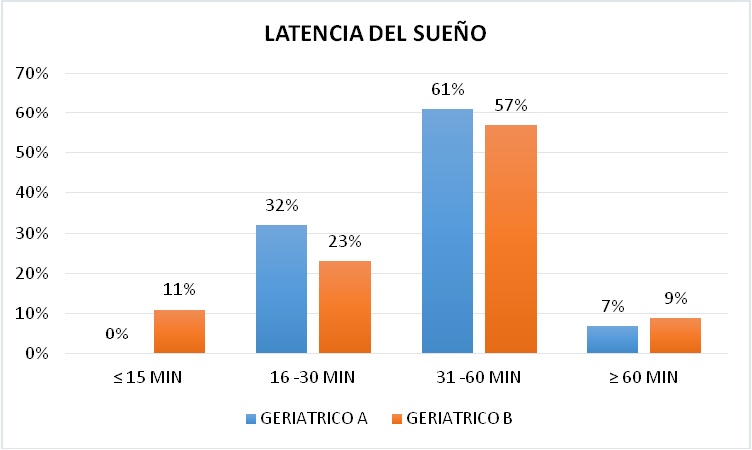
Con respecto a la latencia del sueńo descrita por el tiempo que tarda el paciente en dormirse y la dificultad para conciliar el sueńo vemos que en ambos Geriátricos los pacientes tardan entre 31-60 minutos para dormir representado por el 61% y 57%, seguido de un tiempo entre 16-30 minutos con un 32% y 23%; luego se distingue el Geriátrico B con un 11% de pacientes que tardan en dormir menos de 15 minutos, lo cual no se presentó en el Geriátrico A y finalmente están los que demoran más de 60 minutos para dormir con un 7% y 9% respectivamente en cada muestra (Figura 7).
DURACIÓN DEL SUEŃO

La duración del sueńo fue interrogada en base a las horas que el paciente consideraba que había dormido verdaderamente cada noche en el último mes. En primer lugar se encontró la mayor frecuencia entre los que opinaron que durmieron entre 5 - 6 horas en la noche con un 44% y 57% en cada institución, seguidos por los que durmieron menos de 5 horas con un 32% y 29%, y por último los que durmieron entre 6 - 7 horas con un 24 y 14%. Ninguno manifestó haber dormido más de 7 horas (Figura 8).
EFICIENCIA HABITUAL DEL SUEŃO
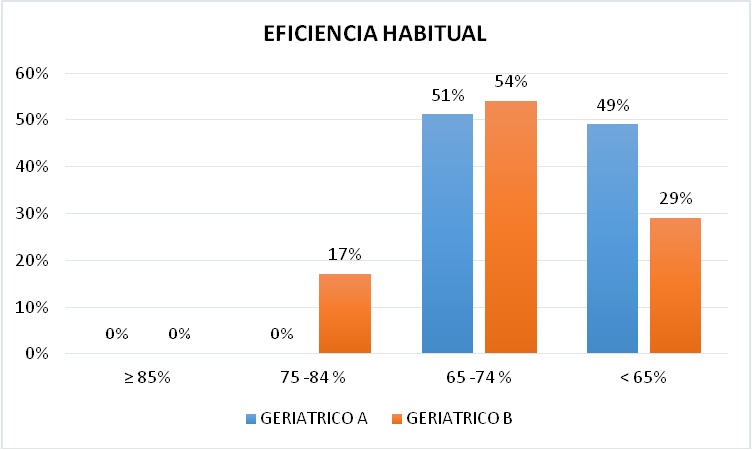
En cuanto a la Eficiencia Habitual del sueńo dada por el cálculo entre el número de horas dormidas y el número de horas que pasa en la cama, vemos en el Geriátrico A que el 51% se ubica entre 65 - 74% de Eficiencia, seguido muy de cerca por un 49% que se ubica en menos del 65%. En el Geriátrico B encontramos que el 54 % se ubica entre un 65 - 74% de Eficiencia, en segundo lugar con un 29% en menos del 65% y en un 17% entre 75 - 84% (Figura 9).
PERTURBACIONES DEL SUEŃO
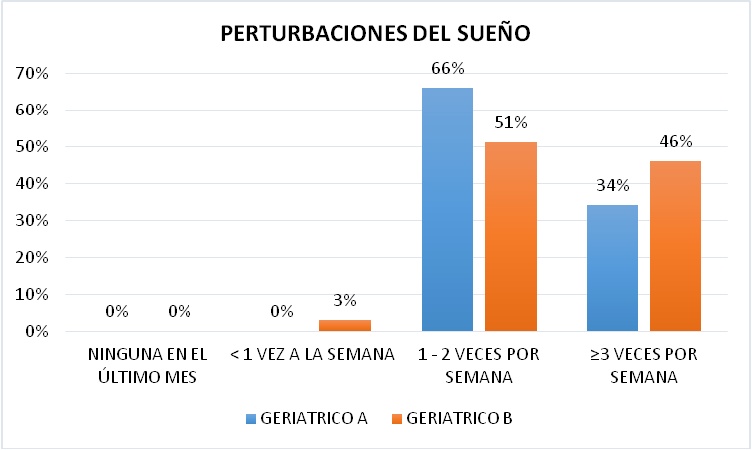
Entre las Perturbaciones del sueńo como despertarse en la madrugada, levantarse para ir al servicio, no poder respirar bien, roncar, entre otras, los pacientes manifestaron que la frecuencia de estas era entre 1 - 2 veces por semana con un 66% y 51% de los casos, más de 3 veces por semana en el 34% y 46% de los casos y sólo en el Geriátrico B indicaron que menos de 1 vez a la semana en un 3% (Figura 10). .
UTILIZACIÓN DE MEDICAMENTOS PARA DORMIR
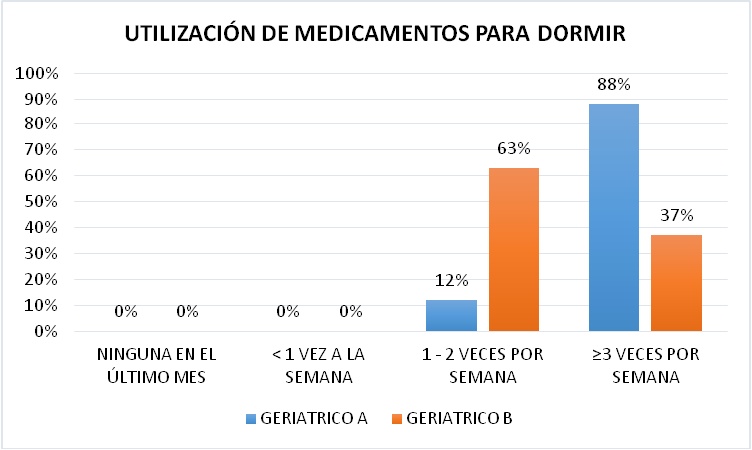
En la Utilización de medicamentos para dormir en el Geriátrico A el mayor porcentaje estuvo en mayor o igual a 3 veces por semana con un 88%, seguido de 1 - 2 veces por semana con 12%, mientras que en el Geriátrico B el mayor porcentaje se obtuvo en 1 - 2 veces por semana con un 63% seguido de mayor o igual a 3 veces por semana con un 37% (Figura 11).
DISFUNCIÓN DIURNA
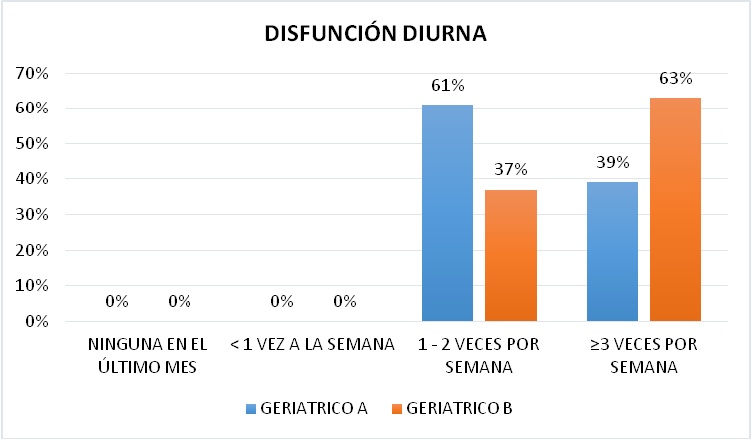
En el ítem de disfunción diurna donde se interrogó sobre la presencia de somnolencia y falta de ánimo para llevar a cabo actividades, en el Geriátrico A el mayor porcentaje de pacientes se ubicó entre 1 - 2 veces por semana con un 61%, seguido de un 39% en mayor o igual a 3 veces por semana. En el Geriátrico B el mayor porcentaje se ubicó en mayor o igual a 3 veces por semana con 63% y entre 1 - 2 veces por semana con 37% (Figura 12).
PUNTUACIÓN TOTAL DEL CUESTIONARIO DE PITTSBURGH

Según el cuestionario de Pittsburgh los pacientes se presentaron como malos dormidores con un puntaje mayor a 5. Tomando en cuenta la subclasificación, en el Geriátrico A, el 85% se encontró con un problema de sueńo grave y el 15% con un problema de atención y tratamiento. En el Geriátrico B el 69% presentó un problema de sueńo grave y el 31% un problema de atención y tratamiento 13.
3. DATOS OBTENIDOS DEL CUESTIONARIO DE CALIDAD DE VIDA SF-36 EN LA ETAPA INICIAL DEL ESTUDIO EN LOS PACIENTES CON INSOMNIO.
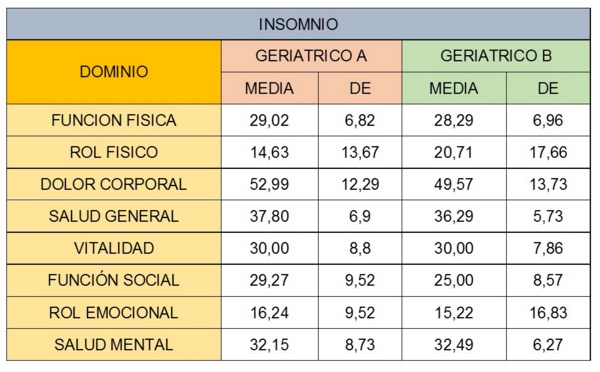
En la tabla 1 se describe cada uno de los 8 Dominios del cuestionario de Calidad de Salud SF-36 para valorar la CV donde se exponen las Medias de cada área junto con su Desviación Estándar (DE). Se puede observar como todos los valores estaban por debajo de 50 que es el punto de corte en la puntuación del cuestionario, indicando mala calidad de vida a medida que más se acercan al valor 0.
4.- DATOS OBTENIDOS DEL CUESTIONARIO DE CALIDAD DE SUEŃO DE PITTSBURGH EN LA ETAPA FINAL DEL ESTUDIO ENTRE LOS PACIENTES CON INSOMNIO.
CALIDAD SUBJETIVA DEL SUEŃO
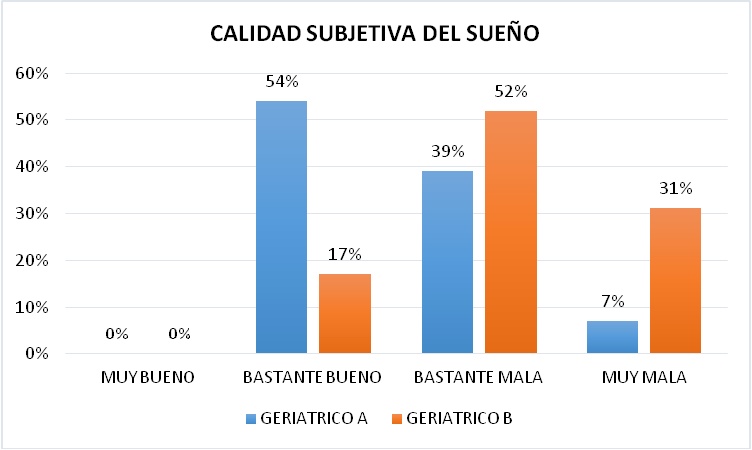
La Calidad Subjetiva del sueńo en el Geriátrico A (intervenido) presentó un 54% de pacientes que la consideran Bastante buena, un 39% Bastante mala y un 7% Muy Mala, a diferencia del Geriátrico B (grupo control) en el que el mayor porcentaje fue el 52% con Bastante mala, seguido por un 31% con Muy Mala y al final un 17% con Bastante Bueno (Figura 14).
LATENCIA DEL SUEŃO
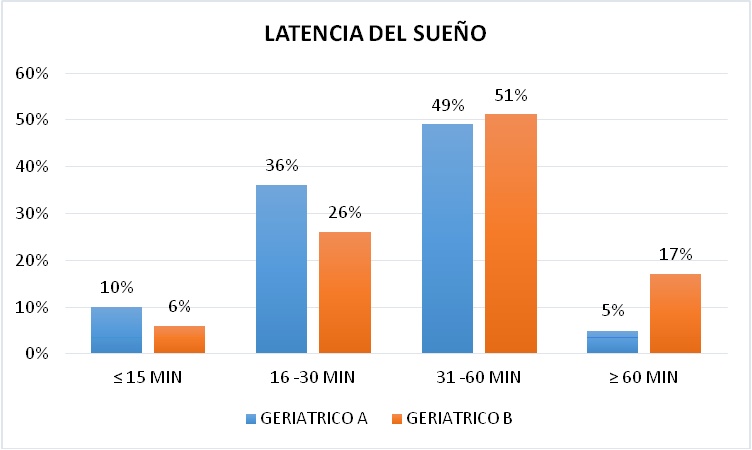
En cuanto a la Latencia del Sueńo se observó en el Geriátrico A que el 49% inicia su sueńo entre 31 - 60 minutos, el 36% entre 16 - 30 minutos, el 10 % en menor o igual a 15 minutos y finalmente un 5% con mayor o igual a 60 minutos. En el Geriátrico B el mayor porcentaje 51% estuvo en los pacientes con inicio de sueńo entre los 31 - 60 minutos, seguido por un 26% entre 16 - 30 minutos, luego un 17% en mayor e igual a 60 minutos y por último un 6% en menor igual a 15 minutos (Figura 15).
DURACIÓN DEL SUEŃO
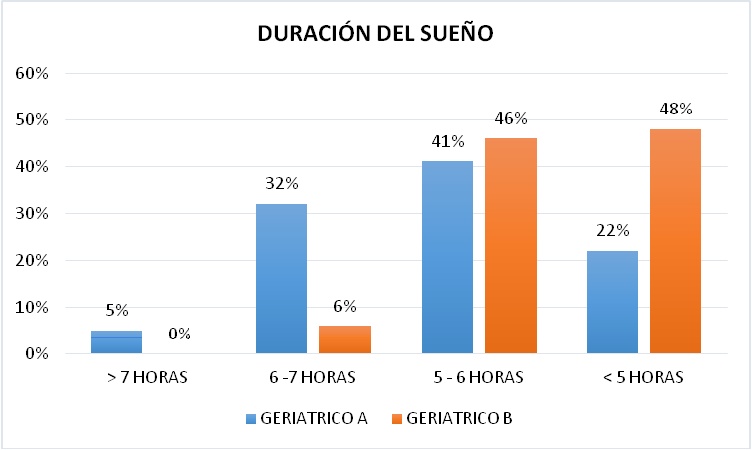
La duración del sueńo en el Geriátrico A presentó un mayor porcentaje entre las 5 - 6 horas con un 41%, luego con un 32% entre 6 - 7 horas, un 22% en menos de 5 horas y finalmente un 5% en más de 7 horas. En el geriátrico B el primer lugar lo ocuparon los que dormían menos de 5 horas con un 48%, seguido por poca diferencia por los que dormían entre 5 - 6 horas con un 46% y finalmente los que dormían entre 6 a 7 horas con un 6% (Figura 16).
EFICIENCIA HABITUAL DEL SUEŃO
>
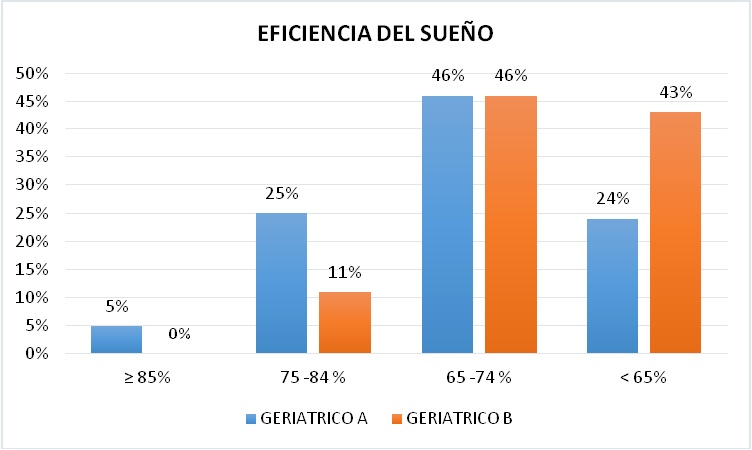
La eficiencia habitual en el Geriátrico A se situó en primer lugar con un 46% entre el 65 - 74%, seguido con un 25% por un 75 -84%, luego con un 24% en menos del 65% y por último un 5% en mayor o igual a 85%. En el Geriátrico B el primero lugar también estuvo ocupado por el rango de 65 - 74% con un 46%, en segundo lugar y muy de cerca con 43% en menos del 65% y en tercer lugar entre 75 - 85% con un 11% (Figura 17).
PERTURBACIONES DEL SUEŃO
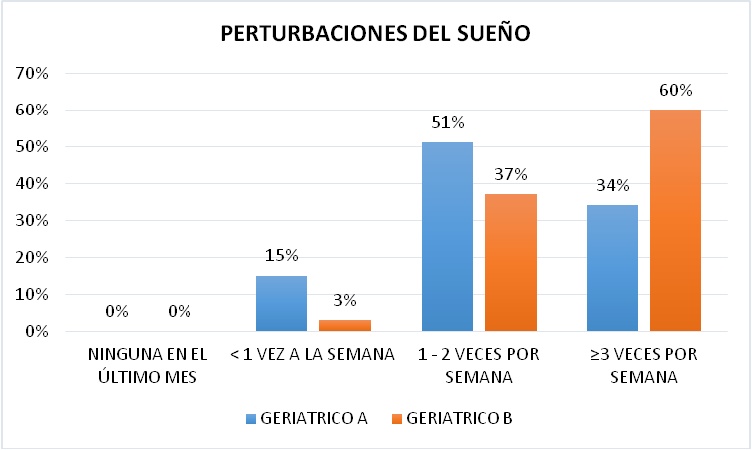
En cuanto a las Perturbaciones del Sueńo en el Geriátrico A el 51% de los pacientes indicó presentarlas entre 1 - 2 veces por semana, el 34% mayor o igual a 3 veces por semana y un 15% menos de 1 vez por semana. En el Geriátrico B el 60% indicó que las presenta más de 3 veces por semana, el 37% entre 1 - 2 veces por semana y un 3% menos de 1 vez por semana. (Figura 18).
UTILIZACIÓN DE MEDICAMENTOS PARA DORMIR
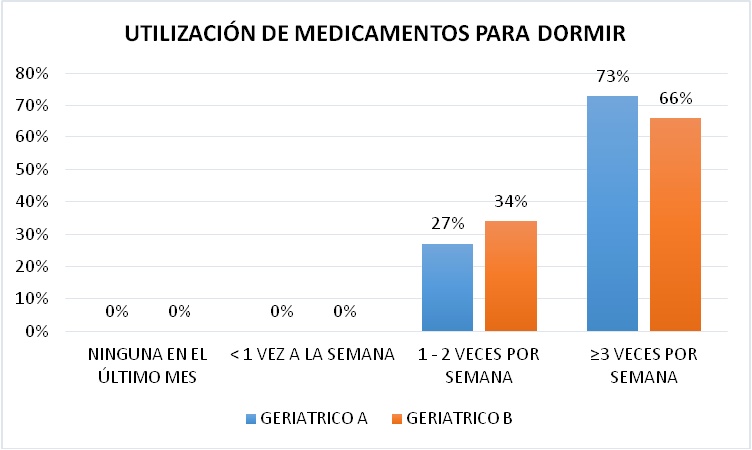
La utilización de medicamentos para dormir en el Geriátrico A se situó con el mayor número 73% en mayor o igual a 3 por semana, seguida de un 27% en 1 - 2 veces por semana.
En el Geriátrico B el mayor porcentaje también estuvo en mayor igual a 3 por semana con un 66%, seguido de un 34% entre 1 - 2 veces por semana (Figura 19).
DISFUNCIÓN DIURNA
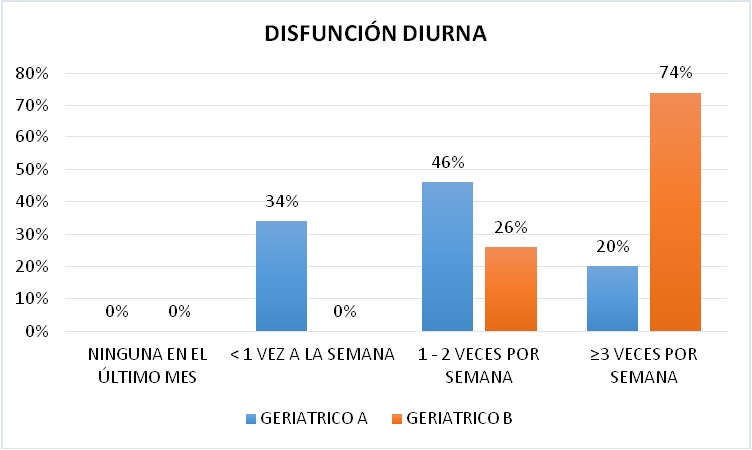
La Disfunción diurna en el Geriátrico A se ubicó en primer lugar en el 46% entre 1 - 2 veces por semana, en segundo lugar un 34% en menos de 1 vez por semana y finalmente en tercer lugar un 20% en mayor igual a e veces por semana. El Geriátrico B se posicionó en primer lugar con un 74% en mayor igual a 3 veces por semana, seguido con un 26% en 1 - 2 veces por semana (Figura 20).
PUNTUACIÓN TOTAL DEL CUESTIONARIO DE PITTSBURG
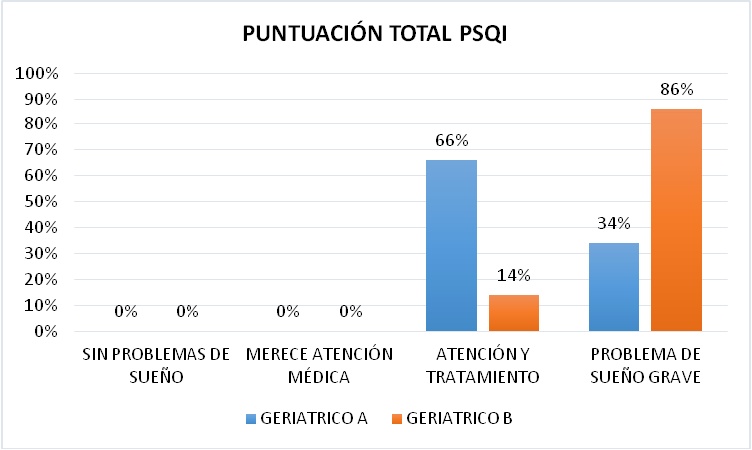
Según el cuestionario de Pittsburg los pacientes siguieron presentándose como malos dormidores con un puntaje mayor a 5. Tomando en cuenta la subclasificación adoptada, en el Geriátrico A, el 66% se encontró con un problema de atención y tratamiento y el 34% con un problema sueńo grave.
En el Geriátrico B el 86% presentó un problema de sueńo grave y el 14% un problema de atención y tratamiento (Figura 21).
5.- DATOS OBTENIDOS DEL CUESTIONARIO DE CALIDAD DE VIDA SF-36 EN LA ETAPA FINAL DEL ESTUDIO.
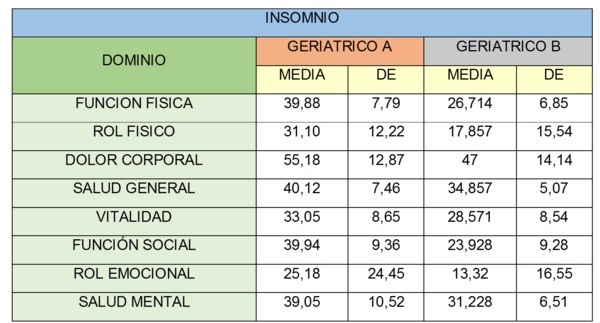
En la Tabla 2 se describe cada uno de los 8 Dominios del cuestionario de Calidad de Vida SF-36 donde se exponen las Medias de cada área junto con su Desviación Estándar (DE). Se observa como los valores del Geriátrico A cambiaron acercándose discretamente hacia el punto de corte 50, inclusive el dominio de Dolor corporal superó este límite, mientras que el Geriátrico B continuó por debajo de 50.
COMPARACIÓN DE LOS DATOS EN EL GRUPO INTERVENIDO CON INSOMNIO (GERIÁTRICO A) AL INICIO Y AL FINAL DEL ESTUDIO
En cuanto a los cambios observados al aplicar las Medidas de Higiene del Sueńo en el Geriátrico intervenido se pueden observar en la Tabla 3 los siguientes resultados en base al Cuestionario de calidad de sueńo de Pittsburg:
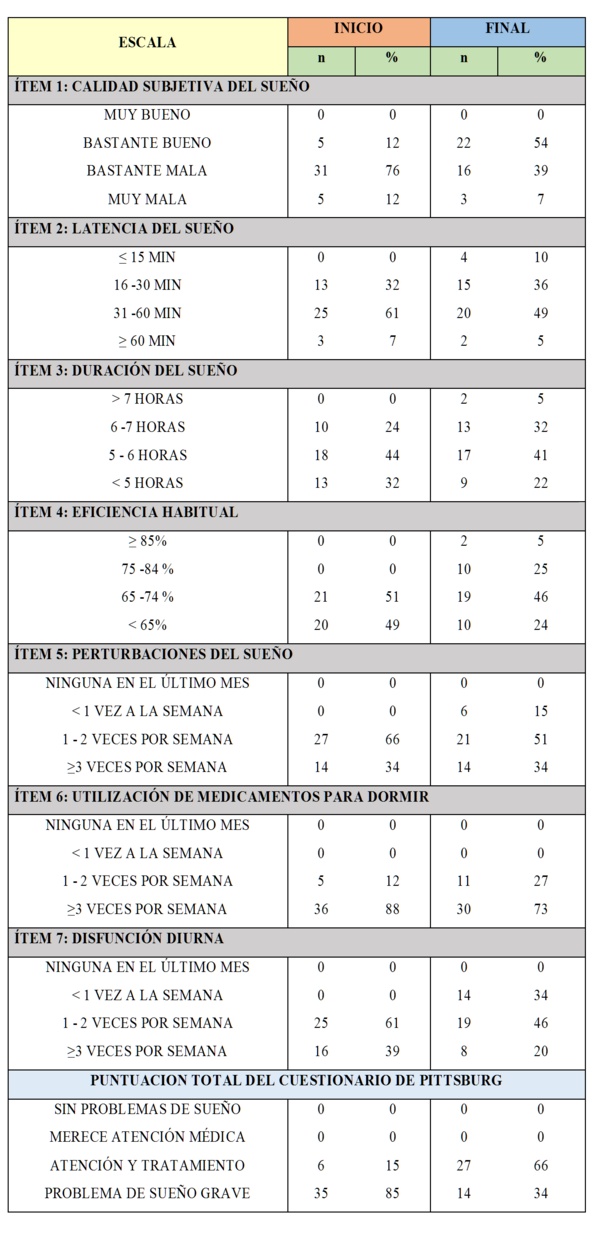
En cuanto a la calidad subjetiva del Sueńo inicialmente el 76% de los pacientes la consideraba bastante mala, ocupando este rango el primer lugar. En la evaluación final vemos que este porcentaje disminuyó al 39%. En cuando a los pacientes que la clasificaron como Bastante buena en un 12% inicialmente, este porcentaje aumentó a un 54%, mientras que del 12% que lo consideraban muy mala, luego descendió a un 7%.
La Latencia del sueńo se encontró inicialmente en primer lugar entre 31 - 60 minutos en un 61% de los pacientes modificándose posteriormente a un 49%. El segundo lugar estaba entre 16 -30 minutos con un 32% cambiando a un 36%. El tercer lugar lo ocupaba > 60 minutos con un 7%, valor que disminuyó a 5 %, y que fue ocupado por aquel <15 minutos con 10%, categoría que inicialmente no se hallaba.
La Duración del Sueńo se ubicaba al principio entre 5 - 6 horas con un 44%, valor que cambió a 41%, en segundo lugar se encontraban los que dormían menos de 5 horas con un 32%, valor que disminuyó a 22%. En tercer lugar estaban los que dormían entre 6 -7 horas con un 24% que aumentó a 32% y finalmente surgieron pacientes que dormían más de 7 horas en un 5%.
Las Perturbaciones del Sueńo se presentaban en un 66% entre 1 - 2 veces por semana logrando que disminuyeran a un 51% y que el 15% las presentaran menos de 1 vez por semana. Pero el porcentaje de >3 veces por semana se mantuvo en el 34%.
En cuanto a la Utilización de Medicamentos para dormir el 88% los usaban más de 3 veces por semana reduciéndose este número a un 73% y pasando a la categoría de 1 - 2 veces por semana con un 27%.
La Disfunción Diurna presentaba mayor porcentaje entre 1 - 2 veces por semana con un 61%, el cual disminuyó a 46%. Del 39% que la presentaban más de 3 veces por semana, se redujo al 20%, además apareció un 34% de pacientes que referían tenerlas menos de 1 vez por semana.
Tomando en cuenta la Puntuación total del cuestionario de Pittsburg, en rasgos generales todos continuaron en mayor igual de 5 clasificados como malos dormidores pero según la subclasificación tomada en cuenta en el presente estudio, vemos como del 85% que se presentaban con problema de sueńo grave disminuyó considerablemente a 34% pasando a la categoría de atención y tratamiento con un 66%.
En cuanto a la calidad de vida medida por el Cuestionario SF-36 podemos observar en la tabla 4, que la media para cada dominio aumentó acercándose más al valor de la media establecido para el cuestionario que es de 50, describiendo una discreta mejoría en el estado de salud general de los pacientes.
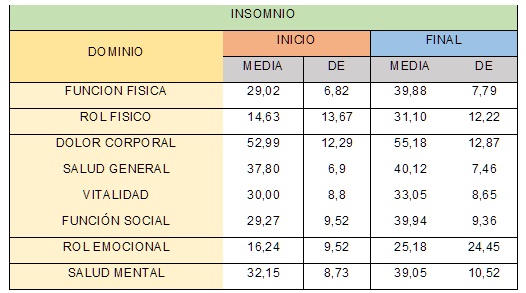
COMPARACIÓN DE LOS DATOS EN AMBOS GRUPOS EN LOS PACIENTES SIN INSOMNIO AL FINAL DEL ESTUDIO.
Con respecto a los pacientes que inicialmente no presentaban insomnio, se analizaron las diferencias encontradas entre aquellos a los que se les aplicó las MHS y el grupo control (Tabla 5).
Cuestionario de Pittsburgh en los pacientes sin insomnio al final del estudio.
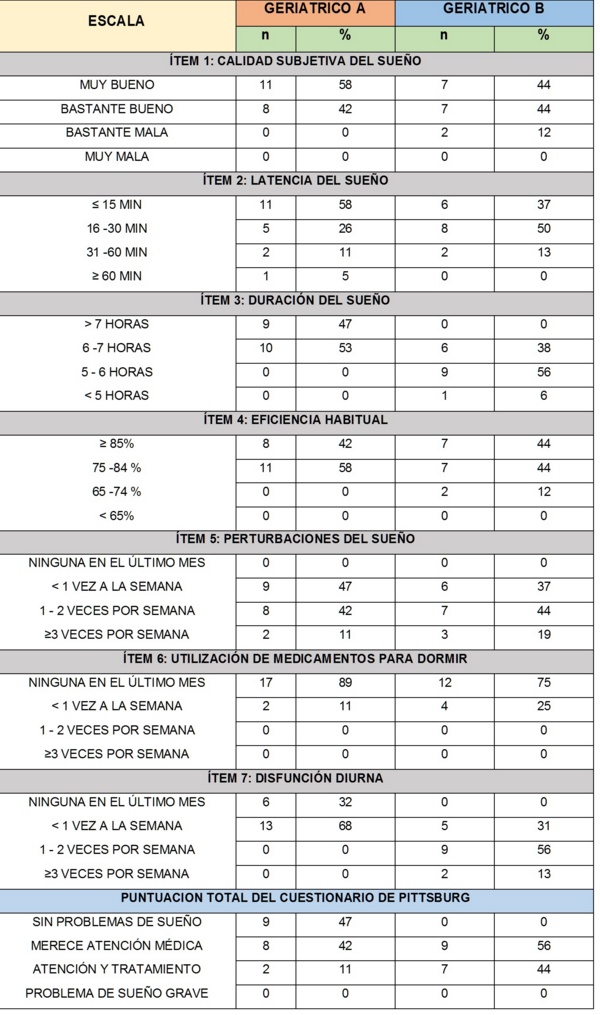
En cuanto a la calidad subjetiva del Sueńo se observa que en el Geriátrico B (grupo control) un 12% de los pacientes manifestaron que la misma era Bastante mala a diferencia del Geriátrico A el 58% indicó que era Muy Buena y el 42% Bastante Buena, sin que se ubicaran pacientes en la categoría bastante mala o muy mala.
La Latencia del Sueńo se ubicó en mayor porcentaje 58% en menor o igual a 15 minutos en el grupo intervenido, mientras que en el grupo control el mayor porcentaje estuvo entre 16 - 30 minutos con 50%.
La duración del sueńo en el Geriátrico A se mantuvo entre más de 7 horas con 47% y entre 6 - 7 horas con 53%, mientras que en el Geriátrico B se observó en primer lugar con 56% entre 5 - 6 horas, en segundo lugar entre 6 - 7 horas con 38% y menos de 5 horas con 6%, esta última categoría no se presentó en el grupo anterior.
La eficiencia habitual del primer grupo se mantuvo entre las 2 primeras categorías con un 42% y 58% respectivamente, mientras que el segundo grupo presentó también un 12% en la categoría de 65- 74%.
Las perturbaciones del sueńo aparecieron en ambos grupos, con el 47% en menos de 1 vez por semana para el Geriátrico A y el 44% con 1 - 2 veces por semana para el Geriátrico B.
En la Disfunción diurna es llamativo como el Geriátrico B presentó un 56% en 1 - 2 veces por semana y 13% en mayor o igual a 3 veces por semana, mientras que en el Geriátrico A se mantuvo con 32% ninguna en el último mes y 68% en menos 1 vez por semana.
Tomando en cuenta la puntuación final se observó como aquellos a los cuales se les aplicó las Medidas no Farmacológicas se mantuvieron con puntaje menor de 5 clasificándolos como Buenos Dormidores, y en la subclasificación el 47% sin problemas de sueńo, el 42% mereció atención médica y un 11% con atención y tratamiento. En el Geriátrico B pasaron, después del tiempo de seguimiento, a ser malos dormidores ubicándose entre la categoría de ser merecedora de atención médica con un 56% y de atención y tratamiento con un 44%
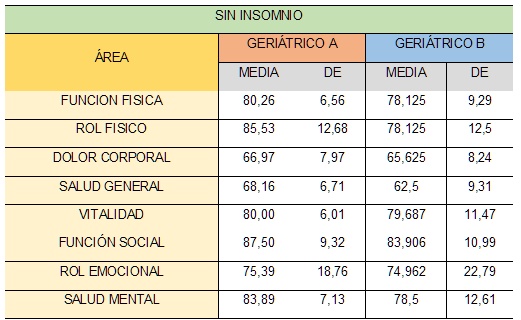
Como se observa en la tabla 6 la calidad de vida considerada por los pacientes se mantuvo por encima de la media esperada del cuestionario que fué 50, para un buen estado de salud. Pero los valores más altos se encontraron en el Geriátrico A que fue el intervenido y que estuvieron más cercanos al valor de 100.
Cuestionario de Calidad de Vida SF-36 en los pacientes sin insomnio al final del estudio
DISCUSIÓN
El insomnio tuvo una alta prevalencia en instituciones geriátricas superando el 60%, siendo más frecuente en mujeres que en hombres.
El rango de edad en el que se presentó con mayor frecuencia fue entre los de 80- 89 ańos con más del 40%, seguido del grupo de 70-79 ańos, en tercer lugar los de 60-69 ańos y en cuarto lugar los mayores de 90 ańos.
En cuanto a las comorbilidades, en ambos lugares las patologías cardiovasculares, endocrinológicas, osteoarticulares y psiquiátricas tuvieron los porcentajes más altos.
Acerca de la posible causa del Insomnio, se vió que los 3 aspectos propuestos: psíquico, físico y entorno presentaron porcentajes cercanos entre sí.
La calidad el sueńo medida por el cuestionario de Pittsburg mostró que mejoró la Calidad Subjetiva del Sueńo encontrando mayor porcentaje (54%) en quienes la consideraron Bastante buena, disminuyendo las otras categorías.
La Latencia del sueńo fue disminuyendo llegando a presentar pacientes con latencia menor de 15 minutos, aunque los mayores porcentajes se mantuvieron entre los 31-60 minutos.
La Duración del sueńo se mantuvo principalmente entre las 5 - 6 horas al final del estudio, pero se pudo observar la aparición de un pequeńo porcentaje que dormía más de 7 horas lo cual no se presentaba al inicio del estudio.
La Eficiencia Habitual también mejoró disminuyendo su frecuencia entre el 65 - 74% y aumentado entre los rangos de 75 -84% y en más del 85% de Eficiencia, todo lo contrario a lo documentado el grupo de control.
Las Perturbaciones del sueńo se mantuvieron predominantes entre 1 - 2 veces por semana y el rango de más de 3 veces por semana se mantuvo igual.
La utilización de medicamentos disminuyó su porcentaje del grupo de más de 3 veces por semana, aunque se mantuvo predominante en este rango, y se pudo observar que aumentó el porcentaje de pacientes con consumo de fármacos para dormir entre 1 - 2 veces por semana. Ninguno pasó a la categoría de menos de 1 vez por semana o ninguna en el último mes.
La disfunción diurna mejoró apareciendo pacientes que manifestaron tenerla menos de 1 vez por semana, pero aún el predominio estuvo entre 1 - 2 veces por semana.
La puntuación final del cuestionario de Pittsburgh (PSQI), aunque todos se mantuvieron por encima de 5, disminuyó el porcentaje que era considerado con problema de sueńo grave, lo cual fue una llamativa mejoría. De esta forma se puede indicar que las medidas higiénicas del sueńo (MHS) mejoraron la Calidad Del Sueńo en esta muestra de pacientes.
En cuanto a la Calidad de Vida, medida por el cuestionario SF-36, se documentó que los valores en los 8 dominios fueron más cercanos al punto de corte de 50 después de aplicar las medidas no farmacológicas indicando mejoría del estado de salud, pero solo llegando a una media de 55.18 Finalmente en los pacientes que al inicio no presentaban insomnio pero que fueron parte del grupo intervenido, se mantuvo el mayor porcentaje (47%) como buenos dormidores, y en el grupo de control todos pasaron a malos dormidores con puntajes superiores a 5 que es el punto de corte del Cuestionario PSQI, manteniéndose en las categorías de Merece atención Médica y Requiere tratamiento. Por lo tanto se puede pensar que aplicar las MHS como una forma de prevención podría ser de utilidad a nivel institucional.
CONCLUSIÓN
Las medidas higiénicas del sueńo paracieran ser de utilidad para combatir el insomnio en los ancianos institucionalizados
RESTRICCIONES DEL ESTUDIO
Se encontraron varias limitaciones en el presente estudio como son que las MHS no pudieron ser aplicadas todo el tiempo, ya que en ciertos casos fue necesario interrumpirlas ante las necesidades de los pacientes, como un cambio de pańal fuera del horario establecido o la administración de medición en horas de la madrugada en casos de emergencia, irrumpiendo así con el sueńo de los otros compańeros de habitación.
También pudo presentarse la posible influencia de los terapeutas o auxiliares de cuidado en los resultados obtenidos y el que los pacientes sabían que estaban siendo estudiados.
REFERENCIAS
1. López JA, Álamo C, Gil P, Merino M. Guía de buena práctica clínica en Geriatría. Insomnio. Sociedad Espańola de Geriatría y Gerontología. Espańa. 2015.
2. Centers for Disease Control and Prevention (CDC). Unhealthy sleep-related behaviors in 12 States. MMWR Morb. Mortal. Wkly. Rep. 2011. 60: 233-238.
3. Instituto de la Secretaría de Salud de México Diagnóstico y tratamiento del Insomnio en el Anciano. Evidencias y Recomendaciones del Catálogo Maestro de Guías de Práctica Clínica. México. 2011.
4. Pando-Moreno M, Beltrán CA, Aguilar Aldrete ME, Mendoza Roaf, Estrada JG. Prevalencia de los trastornos del sueńo en el adulto mayor. Cad. Saúde Pública.2001; 17(1): 63-69.
5. Organización Panamericana de la Salud. Clasificación estadística internacional de enfermedades y problemas relacionados con la salud: décima revisión: CIE-10. Washington D.C. 1997.
6. Rueda Sánchez M, Díaz Martínez L, Osuna Suárez E. Definición, Prevalencia y Factores de Riesgos de Insomnio en la Población General. Revista de la Facultad de Medicina. 2008; 56: 222-234.
7. Edinger JD. et al. Quality measures for the care of patients with insomnia. J. Clin. Sleep Med. 2015; 11: 311-334.
8. Valencia RH, Herrera AL, Narváez FS. Repercusiones médicas, sociales y económicas del insomnio. El Residente.2010; 5: 130-138 .
9. Ishak, W. W. et al. Quality of Life in Patients Suffering from Insomnia. Innov. Clin. Neurosci. 2012; 9: 13-26.
10. Sociedad Espańola del Sueńo. Guía de Insomnio. Disponible online: http://ses.org.es/docs/guia-de-insomnio-2016.pdf.
11. American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders (DSM-5®). American Psychiatric Pub. 2013.
12. De Castro O, Fernández Rodríguez MA, Mareque Ortega L, Fernández Agüero F. Abordaje terapéutico del insomnio. SEMERGEN - Medicina de Familia. 2012; 38: 233-240.
13. Toward Optimized Practice Program. Clinical Practice Guideline for adult primary insomnia. Diagnosis to management. 2006.
14. De Castro F, Villarín Castro A., Tena Rubio J., Morales Socorro MP., Rodríguez Barrueco C, Fernández Rodríguez O. Tratamiento del Insomnio. Boletín farmacoterapéutico de Castilla La Mancha. 2010; 11: 1-8
15. Díaz M., Pareja J. Tratamiento del insomnio. Inf Ter Sist Nac Salud 2008; 32: 116-122.
16. Coronado Vázquez V, Valpuesta FJ, & López JA. Efectividad del tratamiento no farmacológico para el insomnio crónico de pacientes polimedicados. SEMERGEN - Medicina de Familia. 2010; 36: 253-258.
17. Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad y Política Social. Unidad de Evaluación de Tecnologías Sanitarias. Agencia Laín Entralgo. Guía de Práctica Clínica para el Manejo de Pacientes con Insomnio en Atención Primaria. Madrid. 2009.
18. Sarrais F, De Castro Manglano P. El insomnio. An Sist Sanit Navar. 2007; 30 (Supl 1): 121-134.
19. Maness DL, Khan M. Nonpharmacologic Management of Chronic Insomnia. Am. Fam. Physician. 2015; 92: 1058-1064.
20. American College of Physicians. Management of Chronic Insomnia Disorder in Adults: A Clinical Practice Guideline. Ann Intern Med. 2016; 165: 2.
21. Asnis GM, Thomas M, Henderson MA. Pharmacotherapy Treatment Options for Insomnia: A Primer for Clinicians. Int. J. Mol. Sci.2015; 17: 50.
22. Baena Díez JM, Subirana SR & Boado JM. Tratamiento del insomnio en el anciano. FMC - Formación Médica Continuada en Atención Primaria. 2006; 13: 317-324.
23. Montańés Rada F. & De Lucas Taracena MT. Tratamiento del insomnio y de la hipersomnia. Medicine - Programa de Formación Médica Continuada Acreditado.2003; 8: 5488-5496.
24. González Gil, P. Protocolo de valoración y tratamiento del insomnio. Medicine - Programa de Formación Médica Continuada Acreditado.2003; 8: 5862-5864.
25. Lomelí HA, Pérez-Olmos I, Talero-Gutiérrez C, Moreno CB. Escalas y cuestionarios para evaluar el sueńo: una revisión. Actas Espańolas de Psiquiatría 2008; 36: 50-59.
26. Ruiz, C. Revisión de los diversos métodos de evaluación del trastorno de insomnio. Anales de Psicología 2007; 23: 109-117.
27. Léger D, Scheuermaier K, Philip P, Paillard M. & Guilleminault C. SF-36: evaluation of quality of life in severe and mild insomniacs compared with good sleepers. Psychosom. Med. 2001; 63: 49-55.
28. Vilagut G. et al. El Cuestionario de Salud SF-36 espańol: una década de experiencia y nuevos desarrollos. Gac. Sanit. 2005; 19: 135-150.
+29. Luna-Solis Y, Robles-Arana Y & Agüero-Palacios Y. Validación del Índice de Calidad de Sueńo de Pittsburgh en una Muestra Peruana. Revista Anales De Salud Mental.2016; 31: 2.
ANEXO
Anamnesis Se elaboró un cuestionario que reunió la información de los pacientes con respecto a su edad, sexo, diagnósticos presentes, medicación actual y particularidades del sueńo, con esto se tuvo un primer acercamiento a sus condiciones y a la vez se les explicó en qué consisten las medidas no farmacológicas instauradas y se pidió su autorización para participar en el estudio, asegurando resguardar su identidad en la presentación de este trabajo.
Cuestionario de Calidad de sueńo de Pittsburgh - Pittsburgh Sleep Quality Index (PSQI)
Como una forma de aproximarse a la medición de la Calidad del Sueńo, en 1989 Buysse25 y colaboradores presentaron el Pittsburgh Sleep Quality Index, un cuestionario autoaplicable que proporciona una calificación global de la calidad del sueńo y sus alteraciones clínicas durante el mes previo.
En el PSQI26 los 19 ítems analizan diferentes factores determinantes de la calidad del sueńo, agrupados en siete componentes: calidad, latencia, duración, eficiencia y alteraciones del sueńo, uso de medicación para dormir y disfunción diurna. Cada componente se puntúa de 0 a 3. De la suma de los siete componentes se obtiene la puntuación total del PSQI, que oscila entre 0 y 21 puntos (a mayor puntuación, peor calidad de sueńo). Buysse25 propone un punto de corte de 5 (puntaje > 5 define malos dormidores). Se trata de un cuestionario breve, sencillo y bien aceptado por los pacientes. En población general se puede utilizar como elemento de cribado para detectar buenos y malos dormidores. En población psiquiátrica puede identificar a pacientes que presentan un trastorno del sueńo concomitante con su proceso mental. Puede orientar al clínico sobre los componentes del sueńo más deteriorados. Permite la monitorización de la historia natural del trastorno del sueńo que presentan los pacientes, la influencia de la alteración del sueńo sobre el curso de los procesos psiquiátricos y la respuesta a los tratamientos específicos, entre otros. Como instrumento autoadministrado puede ser difícil de aplicar en pacientes con bajo nivel educativo25
Cuestionario de Salud SF-36 (Short Form-36 Health Survey)
Es un instrumento desarrollado a partir de una extensa batería de cuestionarios utilizados en el Estudio de los Resultados Médicos (Medical Outcomes Study)27. Detecta tanto estados positivos de salud como negativos, así como explora la salud física y la salud mental. Generalmente se usa para la valoración de la Calidad de Vida de los pacientes relacionado a su salud.
Consta de 36 temas, que exploran 8 dimensiones del estado de salud: función física; función social; limitaciones del rol: de problemas físicos; limitaciones del rol: problemas emocionales; salud mental; vitalidad; dolor y percepción de la salud general. Existe un elemento no incluido en estas ocho categorías, que explora los cambios experimentados en el estado de salud en el último ańo.
El cuestionario detecta tanto estados positivos de salud, como negativos.
El contenido de las cuestiones se centra en el estado funcional y el bienestar emocional. Su ámbito de aplicación abarca población general y pacientes, y se emplea en estudios descriptivos y de evaluación 28.
Existe una versión estándar que hace referencia al estado de salud en las 4 semanas anteriores y una versión aguda que evalúa la semana anterior. En ese estudio fue usada la versión estándar.
El SF-36 contiene 36 temas formando 8 dimensiones que valoran la función física, el rol físico, el dolor corporal, la salud general, la vitalidad, la función social, el rol emocional y la salud mental29.
CORRESPONDENCE:
Dra. Evelyn Lissette Valdez Espinoza
Hospital Británico de Buenos Aires
Buenos Aires.
Argentina
Email: draevelynvaldez @ gmail.com
Comentario del revisor Dr. José R Jauregui MD. PhD.
Presidente de la Sociedad Argentina de Gerontología y Geriatría. Director de la Carrera Universitaria de Geriatría. Universidad de Buenos Aires, Argentina
Profesor. de Geriatría Universidad Nacional de La Matanza (UNLaM).
El Insomnio es uno de los problemas prevalentes, multicausales, y de baja mortalidad de la clínica geriátrica. Varias son las vías fisiopatológicas involucradas y dependiendo su tratamiento de factores medio-ambientales y humanos más que farmacológicos, lo cual configura un verdadero Síndrome Geriátrico por definición.
El valor de este trabajo reside en que es la primera vez que se estudia con un método validado y se propone una intervención en instituciones residenciales de la Argentina.
Comentario de la revisora Dra. Laura Pezzano Pegorer MD. Coordinadora del Comité de Bioética del Hospital Italiano de Buenos Aires. Argentina. Docente Instituto Universitario del Hospital Italiano de Buenos Aires. Argentina
Más allá de la calidad metodológica y de la prevalencia del tema, sumado a la particularidad de la población estudiada, otro punto interesante de este trabajo es que tiene el valor de enfocarse en el medio-ambiente y el estilo de vida y no cae en la utilización permanente de fármacos para resolver este problema.
Aporta una estrategia sin medicalizar todos los aspectos de la vida, sobre todo aquellos crónicos y de difícil solución como el insomnio del adulto mayor. El tratamiento farmacológico suele traer más problemas que soluciones a mediano y largo plazo. Un buen ejemplo de prevención cuaternaria.
