Indice del volumen Volume index
Comité Editorial Editorial Board
Comité Científico Scientific Committee
- Glomérulos: número, presencia de proliferación mesangial, proliferación endotelial, esclerosis focal, cariorexis, glomerulomegalia, trombofrinoides y medias lunas celulares y fibrinoides.
- Membranas basales: engrosamientos, dobles contornos, asas de alambres y proyección espicular.
- Túbulos intersticiales: inflamación tubular y cilindros.
DAŃO RENAL HISTOPATOLÓGICO EN CONSUMIDORES DE SUSTANCIAS PSICOACTIVAS ILEGALES
Gustavo Aroca1,2,3, Jairo Cepeda1, Raúl García2,3 Zilac Espitaleta1,2,3, Alvaro Peinados3,4,
Henry Gonzalez2, Luisa Grass1, Oswaldo Amaya1, María de los Ángeles Velez-Verbel2,3 Carlos G. Musso2,5
1División de Ciencias de la Salud. Universidad del Norte.
2Facultad de Ciencias de la Salud. Universidad Simón Bolívar.
3Clínica de la Costa. 4Grupo Forense Medicina Legal.
Barranquilla, Colombia.
5Departamento de Investigación. Hospital Italiano de Buenos Aires.
Buenos Aires, Argentina
Email: garoca1 @ hotmail.com
Rev Electron Biomed / Electron J Biomed 2023;2:12-22.
Comentario del revisor Guido M. Musso-Enz, MD. Servicio de Ortopedia y Traumatología. Hospital Italiano de Buenos Aires. Argentina
Comentario de la revisora Victoria P. Musso-Enz, MD. Servicio de Clínica Médica. Hospital Italiano de Buenos Aires. Argentina.
RESUMEN:
Introducción: El uso de sustancias psicoactivas ilícitas ocasiona serios problemas en la salud. A nivel renal, se ha descrito que pueden producir un amplio espectro de dańos. Sin embargo, se requiere seguir obteniendo evidencia para aclarar el panorama en torno a esta situación.
Objetivo: Describir la presencia de dańos renales histopatológicos en consumidores de sustancias psicoactivas ilegales fallecidos, cuyas autopsias se llevaron a cabo en el Instituto Nacional de Medicina Legal y Ciencias Forenses durante el período 1996 a 2016.
Material y método: Estudio tipo descriptivo, retrospectivo, tipo serie de casos. Se realizó la lectura histopatológica de 14 muestras de rińón provenientes de muertes atraumáticas relacionadas con cocaína y tetrahidrocanabinol (THC), para la descripción de hallazgos en glomérulos, membranas basales y túbulos intersticiales.
Resultados: 88,9% de las muestras con identificación de sexo provenían de hombres, 90,9% tenían cocaína, 27,3% THC y varios casos una combinación de estas dos sustancias y de alcohol etílico. 91,7% tenían proliferación mesangial moderada (33.3%) o leve (25%), 16,7% tuvo patrón membranoproliferativo.
Conclusión: La proliferación mesangial fue el patrón más común hallado en las autopsias de consumidores de sustancias psicoactivas ilegales.
PALABRAS CLAVE: abuso de drogas, cocaína, tetrahidrocanabinol, etanol, nefropatías
ABSTRACT:
Introduction: The use of illicit psychoactive substances causes serious health problems. At the renal level, it has been described that they can produce a wide spectrum of damage. However, further evidence is required to clarify the landscape around this situation.
Objective: To describe the presence of histopathological kidney damage in deceased users of illegal psychoactive substances, whose autopsies were carried out at the National Institute of Legal Medicine and Forensic Sciences from 1996 to 2016.
Material and method: This was a descriptive, retrospective, cases series study. Pathohistological evaluation of 14 kidney samples from atraumatic deaths related to cocaine and tetrahidrocanabinol (THC) was performed to describe findings in glomeruli, basement membranes and interstitial tubules.
Results: 88.9% of the samples with sex identification came from men, 90.9% had cocaine, 27.3% THC and several cases a combination of these two substances and ethylic alcohol. 91.7% had mild (33.3%), and moderate (25%) mesangial proliferation, 16.7% with membranoprliferative pattern.
Conclusion: Mesangial proliferation was the most common pattern found in autopsies of illegal psychoactive substance users.
KEY WORDS:Drug abuse, cocaine, tetrahydrocannabinol, ethanol, nephropathies.
INTRODUCCION
La Organización Mundial de la Salud (OMS) define las sustancias psicoactivas como aquellas que, cuando se ingieren o administran en el cuerpo, afectan procesos mentales como la cognición. Éstas pueden ser naturales o sintéticas, lícitas o ilícitas, según la legislación de cada país1. Según la Organización de Naciones Unidas (ONU) en todo el mundo, en el ańo 2018 un estimado de 269 millones de personas (166-373 millones) usaron drogas ilícitas por lo menos una vez en el último ańo, es decir alrededor de 5,4% de la población mundial2. En Colombia, 9,7% de las personas (14% en hombres y 5,6% en mujeres) han consumido alguna droga ilícita al menos una vez en su vida (marihuana en primer lugar con 8,3% y cocaína en el segundo con 2,07%) y 4,6% lo ha hecho en el último ańo3.
El uso continuo de estas sustancias puede ocasionar dependencia, afectación en las relaciones familiares y sociales, problemas crónicos de salud, discapacidad y la muerte4. Las manifestaciones renales en sujetos que usan drogas ilícitas son amplias y pueden ir desde azoemia prerrenal hasta lesiones funcionales y estructurales, lo cual fue evidenciado en una revisión sistemática llevada a cabo por Mansoor et al.5. Así por ejemplo, en consumidores de opioides el sedentarismo prolongado puede ocasionar rabdomiólisis6 así como en consumidores de cannabinoides sintéticos, pero en estos es debido a la lesión muscular por esfuerzo7-8.
En el caso de lesiones renales directas por el consumo de drogas ilícitas como la heroína, la mayoría se deben a la acción de inmunoglobulinas a nivel glomerular y depósito de amiloide9-10.
La cocaína y sus derivados y metabolitos pueden ocasionar enfermedades renales agudas y crónicas11 a través de una series de mecanismos, tales como: isquemia renal debida a vasoconstricción y activación de la trombogénesis, toxicidad endotelial y vasculitis, rabdomiólisis, inhibición de la síntesis macrofágica de IL-6 e IL-8, cambios en la respuesta inmune de las células T y B, toxicidad túbulo-intersticial, estimulación de la síntesis de matriz mesangial, así como proliferación de células mesangiales, fibrogénesis y amiloidosis asociada a infección12, 13. Esto, debido a que incrementa la acción de los receptores vasculares de endotelina-114, lo que provoca una disminución del flujo sanguíneo renal y de la Tasa de Filtración Glomerular (TFG)15. La vasoconstricción sostenida inducida por cocaína tiene efectos devastadores que conducen a hipertensión renal incluso sin que existan signos de hipertensión sistémica, lo cual puede conducir a una microangiopatía trombótica16, insuficiencia e infarto renal17-18.
Por otro lado, aunque los cannabinoides sintéticos suelen ser los responsables de afecciones renales19-20, el uso crónico de marihuana: tetrahidrocannabinol (THC) puede llevar a azotemia prerrenal severa por hipovolemia extrema mediante lo que se conoce como "síndrome de hiperemesis cannabinoide"21. Aunque la lesión renal aguda en consumidores de esta sustancia suele ser reversible, las posibilidades de desarrollar enfermedad renal crónica (ERC) pueden aumentar unas 9 veces22.
El presente estudio tiene por objetivo describir los cambios renales que pueden haberse relacionado con el consumo de sustancias psicoactivas ilícitas, con el propósito de ser referencia para la creación de futuros patrones histológicos asociados al uso y abuso de estas sustancias. Se describen las muestras de tejido renal de personas fallecidas de manera atraumática, en cuyo organismo se documentó la presencia de sustancias psicoactivas ilícitas (cocaína y THC) mediante análisis efectuados por el Instituto Nacional de Medicina Legal y Ciencias Forenses (INMLCF). Además, se evaluó su posible relación con los alterados patrones histológicos renales encontrados.
MATERIAL Y MÉTODOS
Se llevó a cabo un estudio descriptivo, retrospectivo, tipo serie de casos, en el que se revisaron los informes periciales de autopsias que cumplían con el criterio de fallecimiento atraumático por sustancias psicoactivas positivas, con tejido renal e informe pericial concluyente, entre los ańos 1996 y 2016. Estos estudios fueron llevados a cabo por El INMLCF Regional Norte, ubicado en Barranquilla, Colombia.
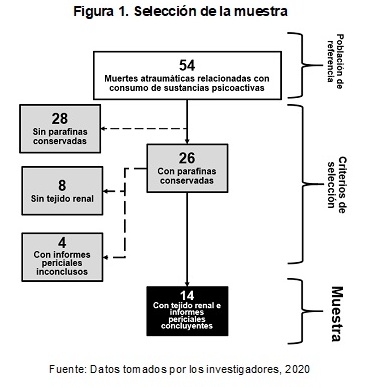
Se incluyeron todos los casos positivos para sustancias como cocaína y THC, (se consideró incluir heroína o metanfetamina pero ningún caso cumplió con este criterio) en orina o en sangre, registrados en el laboratorio de química usando las bases de datos del INML. Todos estos datos fueron analizaron retrospectivamente usando la autorización de las autoridades judiciales. Se intentó recuperar la mayor cantidad de información posible acerca del sujeto, sin embargo, por motivos de antigüedad de algunas muestras, esto no fue siempre posible. Un total de 54 muertes atraumáticas relacionadas con cocaína y THC fueron documentadas, de las cuales 26 tenían conservadas parafinas de múltiples órganos. De estas, 8 no tenían tejido renal, 4 aparecían con informes periciales inconclusos, por lo que las muestras resultantes fueron finalmente pertenecientes a 14 casos. Esta labor fue llevada a cabo por un grupo de médicos y químicos farmacéuticos autorizados y delegados por el INMLCF. Por otra parte, con la ayuda de los patólogos se hizo la búsqueda de las muestras de rińón de tales incisos, las cuales luego se trasladaron al laboratorio de patología de La Clínica de la Costa, donde se realizó la lectura histológica de dichas muestras, y la descripción de sus hallazgos (Figura 1).
Se evaluaron los siguientes parámetros histológicos:
También se indagó por la presencia de anticuerpos: IgG, IgA, IgM, CD34, CD68 y amiloide. La información de cada caso fue llevada a una matriz en Microsoft Excel, la cual fue estructurada y depurada para analizar los datos, mediante medidas de tendencia central y dispersión (promedio y desviación estándar) para las variables cuantitativas y porcentajes para las cualitativas.
De acuerdo con los principios establecidos en la Declaración de Helsinki y el artículo 48 de la Resolución 008430 de 1993, en el presente estudio se mantuvo respeto por las muestras de los cadáveres y en todo momento hubo apego a la confidencialidad de la información. La aprobación de esta investigación fue otorgada por el Comité de Ética de la Universidad del Norte.
RESULTADOS
De los 14 casos incluidos, 8 tenían información sobre la edad, con un promedio de 37,8 ańos (DE±: 13,6). En cuanto al sexo, 9 casos tenían esta información y 8 de ellos (88,9%) eran hombres: 88,9%.
En 10 de los 14 casos se encontró información sobre sitio de la muestra; de ellos, el más frecuente fue orina con 57,1%, seguido por sangre con 35,7%. La suma de los porcentajes en localización no fue 100%, debido a que en varios casos hubo más de un sitio tomado, por lo que la suma no puede ser algebraica, de hecho, en 28,6% se tomaron muestras de dos sitios y en 7,1% de más de un sitio (Tabla 1).
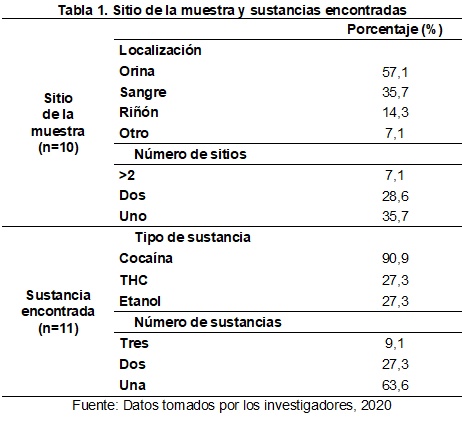
Por otro lado, en 11 registros se describió la sustancia encontrada, siendo la más frecuente la cocaína en 90,9% de los casos, mientras que el THC y el etanol estuvieron en 27,3% cada uno, y como se describe en el párrafo anterior, varios casos tuvieron más de una sustancia: 36,4% de los 11 casos que contaban con esta información (Tabla 1).
En cuanto a las características histopatológicas, 13 casos tenían información sobre el número de glomérulos, siendo el promedio de 180,8 (DE±: 99,6) glomérulos por sujeto. El resto de las variables relacionadas con glomérulos hacen referencia a 12 casos con información sobre cada una de ellas, observándose que 8,3% tenían leve glomerulomegalia, y esclerosis focal. En cuanto a la proliferación mesangial, 50% tenían un grado moderado y 41,7% un grado leve. Asimismo, 8,3% tenían proliferación endotelial severa, 16,6% moderada y 8,3% leve (Tabla 2).
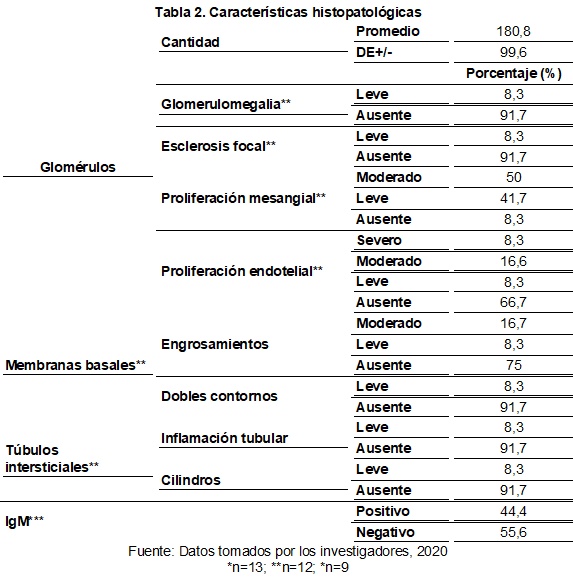
Doce de los 14 casos tenían información sobre variables relacionadas con túbulos intersticiales. Uno de estos (8,3%) tenía inflamación tubular y en otro se evidenciaron cilindros (8,3%). En ninguno de los casos se encontró atrofia tubular.
En cuanto a anticuerpos, 9 casos tenían información sobre IgM, de los cuales 44,4% fueron positivos. Por otro lado, 9 tenían IgA, 10 IgG, 2 CD34, 3 CD68 y 6 amiloide, y el resto fueron todos negativos (Tabla 2).
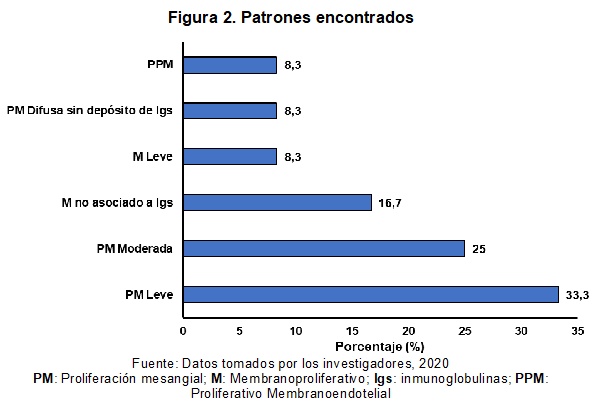
La proliferación mesangial leve fue el patrón más común, presente en 33,3% de los casos, seguido por la proliferación mesangial moderada (25%), siendo el patrón membranoproliferativo no asociado a inmunoglobulinas (16,7%) (Figura 2).
DISCUSIÓN
En el presente estudio descriptivo se documentan los hallazgos de tejidos renales de muertes atraumáticas con sustancias psicoactivas positivas en el organismo. No todos los casos tenían información básica como edad y sexo, pero el hecho que la mayoría hayan sido hombres es consecuente con la mayor prevalencia de consumo de sustancias ilícitas por partes de estos2. En cuanto a la edad, si bien el promedio estuvo cercano a los 40 ańos, lo cierto es que no se puede hablar de un patrón claro dentro de la muestra ya que el rango estuvo entre 20 y 64 ańos.
El hecho de haber encontrado más de una sustancia en varias muestras da cuenta de un mayor riesgo de sufrir lesiones renales, tal como lo indican Roy et al23.
La cocaína es un estimulante de la actividad simpaticomimética, a raíz de su propiedad inhibitoria de la recaptación periférica de catecolaminas. Es así entonces que puede afectar todos los tejidos y órganos del cuerpo humano, incluidos los rińones, causando isquemia tisular debida a vasoconstricción (hipertensión maligna), disfunción y dańo endotelial, actividad procoagulante (microangiopatía trombótica) y estrés oxidativo con los subsecuentes infartos isquémicos y fibrosis. Se ha descrito que las lesiones renales que produce se desarrollan a través de vías patogénicas tales como: activación simpática con vasoconstricción posterior, cambios en la función endotelial con aumento de la producción de endotelina, desarrollo de un estado procoagulante debido a la activación plaquetaria, inhibición de la secreción de prostaglandinas E2 e I2 (prostaciclina) con la posterior vasoconstricción y activación plaquetaria y generación de especies reactivas de oxígeno como subproductos de su degradación e inhibición de la respiración mitocondrial, disminución de los niveles de glutatión y muerte celular mediada por oxidación24-25. Además, puede alterar la función inmunológica por la presencia de alteraciones mediadas por la dopamina en la función de las células B, T y NK, ocasionando desarrollo de isquemia renal, acumulación de matriz, proliferación mesangial, inflamación y fibrosis. Otros mecanismos de dańo renal por cocaína reportados son: nefritis intersticial, glomerulonifritis asociada a anticuerpos anti-GBM, vasculitis de Henoch-Schönlein, síndrome símil púrpura trombocitopénica trombótica y glomeruloesclerosis focal y segmentaria25.
Aunque se ha documentado rabdomiólisis en 33% de los consumidores de cocaína26, en el presente estudio esa variable no pudo ser determinada. De igual forma, se ha descrito glomerulonefritis por complejos inmunitarios, cuando se combina el uso de cocaína con otras sustancias, pero en tal caso, siempre debe considerarse una infección subyacente27-29 lo cual tampoco estuvo al alcance de esta investigación por no estar documentada en el reporte de INMLCF. El riesgo relativo de desarrollar ERC es alrededor de 10 veces mayor en cocainómanos que en hipertensos esenciales25.
Por otro lado, con respecto al THC, se requiere identificar su naturaleza sintética, la cual ha sido documentada como posible causante de dańo renal crónico no reversible21-22, pero en el presente estudio se tuvo la limitante de no poder llevar a cabo tal determinación, en gran parte por la naturaleza retrospectiva y la falta de información en los reportes. Cabe seńalar que se ha descripto dańo por plomo en adictos a este producto, debido al uso de este metal para aumentar el peso de la droga25. Dada la creciente aceptación del cannabis y los cannabinoides tanto para uso médico como recreativo, se requiere más investigación para determinar su eficacia, seguridad y aceptabilidad en grupos especiales, como personas con cáncer o ERC.
En cuanto al abuso de alcohol etílico, se lo ha asociado a lesión renal secundaria a rabdomiólisis25.
Si bien se encontró que la proliferación mesangial moderada a leve y los engrosamientos moderados de las membranas basales fueron los hallazgos histopatológicos más frecuentes, que derivan en que la proliferación mesangial leve y moderada hayan sido los patrones predominantes, en este caso encontrados en más de 50% casos, a diferencia de lo observado por El-Reshaid et al.,29 quienes lo describieron en 36,6% de su muestra, pero con la diferencia que en dicho estudio se lo relación con el uso de anabólicos.
Aunque cada día se logra un mejor acercamiento a la relación entre las lesiones renales y el uso de sustancias psicoactivas ilícitas, siguen faltando estudios que muestren una relación directa debido a las condiciones en las que se dan los consumos de estas sustancias, ya que la mayoría de las publicaciones que relacionan tales sustancias con dańo renal corresponden a casos clínicos y no a estudios analíticos.
DECLARACIÓN DE CONFLICTO DE INTERESES
Los autores declaran que no tienen ninguna clase de conflictos de intereses.
REFERENCIAS
1) United Nations Office on Drugs and Crime (UNODC). World Drug Report, 2021: Executive summary. Policy Implications. Fecha de consulta: septiembre 29 de 2021. Disponible en: https://www.unodc.org/res/wdr2021/field/WDR21_Booklet_1.pdf.
2.- United Nations Office ond Drugs and Crime (UNODC). World Drug Report 2021. Global overview: drug demand drug supply. Fecha de consulta: septiembre 29 de 2021. Disponible en: https://www.unodc.org/res/wdr2021/field/WDR21_Booklet_2.pdf.
3.- Departamento Administrativo Nacional de Estadísticas (DANE). Encuesta Nacional de Consumo de Sustancias Psicoactivas - (ENCSPA). Resultados 2019. Bogotá, agosto de 2020. Disponible en: https://www.dane.gov.co/files/investigaciones/boletines/encspa/presentacion-encspa-2019.pdf. Fecha de consulta: 03 de octubre de 2021.
4.- Organización Panamericana de la Salud (OPS). Abuso de sustancias. Fecha de consulta: octubre 4 de 2021. Disponible en: https://www.paho.org/es/temas/abuso-sustancias.
5.- Mansoor K, Kheetan M, Shahnawaz S, Shapiro AP, Patton E, Dial L, et al. Systematic review of nephrotoxicity of drugs of abuse, 2005-2016. BMC nephrology, 2017; 18: 1-15.
6.- Valga F, Monzón TR, Hadad F, Torrente J, Pérez I, Barrientos A. Rhabdomyolysis with acute renal failure secondary to taking methadone. Nefrologia. 2012; 32: 262-263.
7.- Mcneely J, Parikh S, Valentine C, Haddad N, Shidham G, Rovin B, et al. Bath Salts: A Newly Recognized Cause of Acute Kidney Injury. Case reports in nephrology, 2012; 2012:1-5.
8.- Carrasco R, Salinas M, Rossel V. Rhabdomyolysis and acute renal failure after cocaine overdose: report of one case. Rev Med Chil. 2011; 139:480-483.
9.- Do Sameiro M, Sampaio S, Faria V, Carvalho E. Nephropathy associated with heroin abuse in Caucasian patients. Nephrol Dial Transplant Oxford University Press. 2003; 18:2308-2313.
10.- Turgutalp K, Kiykim A, Karabulut U, Gursoy D, Gurses I. Reversible minimal change nephrotic syndrome and glomerular IgA deposition associated with nonparenteral heroin abuse: a case report. Med Princ Pract. 2012; 21:492-494.
11.- Buettner M, Toennes SW, Buettner S, Bickel, M, Allwinn R, Geiger H, et al. Nephropathy in illicit drug dbusers: a postmortem analysis. Am J Kidney Dis 2014;63(6):945-953.
12.- Petejova N, Martinek A, Zadrazil J, Teplan V. Acute toxic kidney injury. Renal failure, 2019; 41: 576-594.
13.- Albuquerque P, Meneses G. Toxin-related acute kidney injury. Nephrology and Public Health Worldwide, 2021; 199: 131-142.
14.- Bachi K, Mani V, Jeyachandran D, Fayad ZA, Goldstein RZ, Alia N. Vascular disease in cocaine addiction. Atherosclerosis, 2017; 262: 154-162.
15.- Zimmerman JL. Cocaine intoxication. Crit Care Clin. 2012;28: 517-526.
16.- Dejman A, Alavi SN, Thomas DB, Stefanovic A, Asif A, Nayer A. The potential role of complements in cocaine-induced thrombotic microangiopathy. Clinical kidney journal, 2018; 11: 26-28.
17.- Inayat F, Bokhari SR, Roberts L, Rosen RM. Cocaine-induced acute interstitial nephritis: a comparative review of 7 cases. Journal of Investigative Medicine High Impact Case Reports, 2020; 8:1-7.
18.- Ghassemi A, Bharadia J, Liu A. Acute renal infarction, transient ischemic attack, and biventricular thrombi secondary to substance use disorder: A case report. Clinical case reports, 2019; 7: 861-864.
19.- Kamel M, Thajudeen BA. Case of acute kidney injury and calcium oxalate deposition associated with synthetic cannabinoids. Saudi J Kidney Dis Transpl. 2015; 26:802-803.
20.- Sinangil A, Celik V, Kockar A, Ecder T. Synthetic cannabinoid induced acute Tubulointerstitial nephritis and uveitis syndrome: a case report and review of literature. J Clin Diagnostic Res. 2016; 10:31-32.
21.- Simons SS. ER Goddess: Patients Don't Even Know that Cannabinoid Hyperemesis Syndrome Exists. Emergency Medicine News, 2021; 43: 8-9.
22.- Coca SG, Singanamala S, Parikh CR. Chronic kidney disease after acute kidney injury: a systematic review and meta-analysis. Kidney Int. 2012;81: 442-428.
23.- Roy S, Konala VM, Adapa S, Naramala S, Bose S. Cocaine and Alcohol Co-Ingestion-Induced Severe Rhabdomyolysis With Acute Kidney Injury Culminating in Hemodialysis-Dependent End-Stage Renal Disease: A Case Report and Literature Review. Cureus, 2020; 12: e8595.
24.- Goel N, Pullman JM, Coco M. Cocaine and kidney injury: a kaleidoscope of pathology. Clin Kidney J, 2014;7:513-517.
25.- Kunis C, Aggarwal N, Appel G. Illicit drug abuse and renal disease. In De Broe M, Porter G, Bennett W, Deray G (Eds). Clinical nephrotoxins. Renal injury from drugs and chemicals. New York. Springer. 2008: 595-616
26.- Connor AD, Padilla A, Gerkin RD, Levine M. Prevalence of Rhabdomyolysis in Sympathomimetic Toxicity: a Comparison of Stimulants. Journal of Medical Toxicology, 2015; 11:195-200.
27.- Pendergraft WF, Herlitz LC, Thornley D, Rosner M, Niles JL. Nephrotoxic effects of common and emerging drugs of abuse. Clin J Am Soc Nephrol, 2014; 9:1996-2005.
28.- Garg L, Gupta S, Swami A, Zhang P, Louis S. Case report levamisole / cocaine induced systemic Vasculitis and immune complex glomerulonephritis. Case Reports Nephrol. 2015; 2015:1-5.
29.- El-Reshaid W, El-Reshaid K, Al-Bader S, Ramadan A, Madda JP. Complementary Bodybuilding: A Potential Risk for Permanent Kidney Disease. Saudí J Kidney Dis Transpl, 2018; 29: 326-331.
CORRESPONDENCIA:
Gustavo Aroca Martinez
Cra. 50. #80-90 Barranquilla,
Colombia.
Mail: garoca1 @ hotmail.com
garoca1 @ hotmail.com
